
כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
צילום רנטגן של עצם השכם
המומחה הרפואי של המאמר
סקירה אחרונה: 06.07.2025
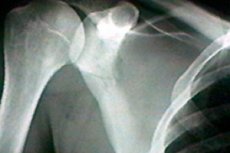
עצם השכם היא אחת מעצמות מערכת השרירים והשלד האנושית. יש לה צורה משולשת והיא מחברת את עצם הזרוע (humerus) ואת עצם הבריח. כאשר מבנה אנטומי זה ניזוק, מופיע כאב חד והניידות מוגבלת. מכיוון שלא תמיד ניתן לזהות באופן מיידי את הגורם לפתולוגיה, רופאים משתמשים בצילום רנטגן של עצם השכם. זוהי שיטת אבחון לא פולשנית, ללא כאבים ונגישה, שהיא גם אינפורמטיבית למדי. [ 1 ]
אינדיקציות להליך
צילום רנטגן של עצם השכם הוא שיטת בדיקה חובה אם יש חשד לשבר בעצם זו, וכן להערכת הדינמיקה של איחוי העצם לאחר הפרת שלמות. בין היתר:
- הנחה של נוכחות של תהליך גידול, שפיר או ממאיר;
- מוקדים זיהומיים ודלקתיים באזור השכם.
ייתכן שיידרש צילום רנטגן של עצם השכם:
- אם המטופל מציין כאב באזור השכם;
- אם יש פריקה של מפרק הכתף;
- אם יש חשד לתצורה ציסטית או בורסיטיס;
- אם הניידות של מפרק הכתף מוגבלת.
בעת קבלת צילום רנטגן של עצם השכם, לרופא יש הזדמנות:
- ללמוד את מאפייני מיקום עצם השכם ביחס למפרקים סמוכים ועצמות עצם הזרוע;
- לזהות שינויים במידות הפער הבין-מפרקי, לנטר את מצב מנגנון הגיד והסחוס;
- לבחון מבני עצם, לאבחן שברים חלקיים ומלאים, פריקות של עצם השכם;
- לזהות אזורים של נמק רקמות.
הכנה
צילום רנטגן של עצם השכם אינו דורש הכנה מיוחדת. מומלץ להימנע מעישון ושתייה של אלכוהול.
אין צורך לשנות את התזונה או להיצמד לתזונה מיוחדת כלשהי, אך עדיף להימנע מאכילה או שתייה מספר שעות לפני הבדיקה. עדיף לבצע צילום רנטגן של עצם השכם על קיבה ריקה.
בעת ההליכה, יש ללבוש בגדים ללא אבזמים מורכבים, בגדים רפויים, שניתן להסירם בקלות ובמהירות (המטופל יצטרך להתפשט עד המותניים). כל תכשיטי מתכת ואביזרים שעלולים לעלות על התמונה ולהפריע להדמיה יש להשאיר בבית. [ 2 ]
מיקום המטופל לצורך צילום רנטגן של עצם השכם
כדי לקבל תמונת הקרנה קדמית-אחורית, המטופל עומד זקוף, כאשר גבו ושכמותו נשענים על עמוד אנכי. הצד הנגדי אינו נלחץ כנגד העמוד, אלא מתרחק ממנו ב-15 מעלות. עצם השכמות הנבדקת מקבילה למוט. המטופל מרים את הסנטר, מסובב את הראש לצד הנגדי לעמוד הנבדק. הזרוע בצד האבחוני מורמת ומקובעת על גב הראש, או מובאת לירך ומכופפת. קרינת רנטגן מכוונת בניצב לסרט, מלפנים לאחור. קרינה מרכזית מכוונת למרכז השכמות והסרט. יש לעצור את נשימתך לאחר הנשיפה. המיקום נכון אם יש אזור חופשי בין הצלעות לשכמות, הקצוות המדיאליים והצידיים של השכמות מיושרים, ושכמות השכמות נראית במלואה. [ 3 ]
כדי לקבל תמונת הקרנה צידית, הטכניקה שונה מהקודמת: המטופל עומד על מעמד אנכי ולוחץ את הצד הרצוי כנגדו. הגפה העליונה מהצד הנבדק מונחת על הראש או על הירך. הכתף הנגדית מוזזת מעט הצידה (הזרוע מוחזקת מלפנים), הקצוות הצידיים והאמצעיים של עצם השכם משולבים. קרינת הרנטגן המכוונת עוברת לאורך קו משיק יחסית לעצם השכם ובניצב לסרט. המרכז מכוון לאמצע עצם השכם (באמצע גומת בית השחי). הנשימה נעצרת. [ 4 ]
אפשרות נוספת, פחות נפוצה להנחת קרקע (במקרים טראומטיים):
- המטופל עומד על גבו או שוכב על גבו, הצד הנבדק נחטף בזווית של 45 מעלות, הגפיים העליונות כפופות במרפקים ונמצאות על הבטן;
- המרכז מכוון דרך הכתף והאזור שבין השכם לצלעות, לאורך גובה בית השחי וממשיכה אל מרכז הקסטה.
למי לפנות?
התוויות נגד
לצילום רנטגן רגיל של עצם השכם אין כמעט התוויות נגד עקב הסיכון להשפעות שליליות של צילומי רנטגן על גוף האדם. התוויות נגד הן יחסיות, מה שאומר: אם אבחון יכול להציל את חייו של המטופל, אז הוא מבוצע בכל מקרה.
מתי לא מומלץ לבצע צילום רנטגן של עצם השכם?
- לנשים במהלך הריון והנקה.
- לילדים בהיעדר אינדיקציות משכנעות (עד גיל 14-15).
- עבור חולים עם מצבים לא מפוצים.
- חולים שכבר קיבלו כמויות גדולות של קרינה בחודשים האחרונים.
- אי ספיקה של תפקוד הכליות והכבד.
- פתולוגיות חמורות של בלוטת התריס.
- רגישות אישית לקרינת רנטגן.
ביצועים רגילים
בדרך כלל, תמונת רנטגן יכולה להראות את ההשלכות של ההפרעה, כגון טראומה. אלה יכולים להיות סדקים, שברים מלאים או חלקיים. ניתן גם לראות סימנים של תגובה דלקתית, נוכחות של אטמים, פגמים מולדים (בפרט, שינויים בתצורה ובגודל של עצם השכם). [ 5 ]
שבר בעצם השכם נקבע בצילום רנטגן על ידי שינוי בצבע העצם ונוכחות קו כהה ברור. עם נזק כזה, חשוב לזהות את סוג השבר:
- שבר בצוואר השכם;
- גוף וזוויות עצם השכם;
- תהליך מפרק השכם;
- עמוד השדרה השכם;
- התהליך הקוראקואידי והאקרומיאלי של עצם השכם.
שברים בעצם השכם הם נדירים יחסית, ומופיעים בכ-1-2% מכלל שברי העצמות. הם עשויים להתרחש לאחר נפילה על הגב, עקב פגיעה ישירה. לעתים קרובות יותר, שבר רוחבי של גוף עצם השכם נצפה בצילום רנטגן, באזור שמתחת לעמוד השדרה, ולעתים רחוקות יותר - שבר בצוואר ובזרועות. במקרים בודדים, נמצא נזק אורכי לגוף העצם, המלווה בפער חזק של השברים. [ 6 ]
בבדיקת שבר בצוואר השכם בצילום רנטגן, רדיולוג יכול להבחין בין שבר בודד לשבר רב-מקטעי. שבר רב-מקטעי מתרחש כאשר ישנם שבר עצם ביניים אחד או יותר המופרדים לחלוטין.
שבר בתהליך הקורקואידי של השכם בצילום רנטגן עשוי להיות משולב עם פגיעות בצלעות.
אנטומיה של עצם השכם בצילום רנטגן
בעת פענוח תמונת רנטגן, טראומטולוגים ואורתופדים צריכים להכיר את המאפיינים האנטומיים ולהיות מסוגלים לבנות באופן מרחבי אלמנטים אנטומיים עם אינדיקציה לשינוי ביחסם זה לזה, המתבטא במעלות ובמילימטרים.
עצם השכם היא מעין משולש הסמוך למשטח האחורי של בית החזה במרחב שבין הצלע השנייה לשביעית. בהתחשב בצורת העצם, נבדלים שלושה קצוות:
- קצה מדיאלי ("מסתכל" על עמוד השדרה);
- קצה רוחבי;
- הקצה העליון שבו נמצא חריץ השכם.
הקצוות שצוינו מחוברים בזוויות מסוימות. אחת מזוויות אלה, התחתונה, מופנית כלפי מטה, והזוויות העליונות והצדדיות ממוקמות בקצוות הקצה העליון של עצם השכם. הזווית הצדדית עבה יותר מהאחרות ויש לה חלל גלנואיד מעט עמוק יותר. קצה החלל מופרד משאר עצם השכם על ידי הצוואר.
מעל הגבול העליון של האצטבולום ישנה הגבהה, פקעת, שאליה מחובר גיד הראש הארוך של שריר הדו-ראשי (biceps brachii). גם לגבול התחתון יש הגבהה דומה עם חיבור הראש הארוך של שריר התלת-ראשי (triceps brachii). מהגבול העליון של עצם השכם ליד חלל הגלנואיד, משתרע הזיז הקוראקואידי. [ 7 ]
המשטח הקדמי, או הפרקוסטלי, של עצם השכם הוא שקע שטוח הנקרא גומת תת-שכם. עמוד השדרה של עצם השכם עובר לאורך המישור האחורי, ומחלק משטח זה לשני שקעים: גומת הסופרה-ספינוסית והתת-ספינוסית. [ 8 ]
עצם השכם מהבליטה האחורית היא צורה משולשת עם שלושה קצוות, זוויות וגילגולים. בבסיס תהליך הקורקואידים ניתן לראות חריץ: מומחים חסרי ניסיון עלולים לטעות ולחשוב שהוא אזור של הרס עצם, דבר שכיח במיוחד באבחון חולים קשישים עם סימני הסתיידות סנילית, כאשר החריץ הופך לחור.
סיבוכים לאחר ההליך
פגיעות ופתולוגיות רבות של עצם השכם אינן ניתנות לאבחון במדויק ללא צילום רנטגן. לפיכך, קשה לבחור את הטיפול המתאים. בדיקה ויזואלית מאפשרת לנו רק להניח הפרעה מסוימת, ולכן במקרים רבים צילום רנטגן הוא פשוט הכרחי.
במהלך ההליך באמצעות מכשיר דיגיטלי מודרני, המטופל חשוף לקרינה מינימלית. אפילו בעת צילום 2-3 תמונות, לא נגרם נזק לגוף.
אבל מאוד לא רצוי לבצע בדיקת רנטגן אצל נשים במהלך ההריון - במיוחד בשליש הראשון. עם זאת, במקרים חריגים (למשל, במקרה של שבר או לאבחון פתולוגיות חמורות), שיטה כזו היא הכרחית. על מנת להגן על התינוק העתידי, הרופא משתמש בלוחיות מגן וסינרים המכסים את בטנה וחזה המטופלת במהלך צילום הרנטגן. אם המצב מאפשר, עדיף לבחור בצילום רנטגן ולא בטומוגרפיה ממוחשבת.
השלכות לאחר ההליך
לקרני רנטגן יש את היכולת לפרק מולקולות, כך שהשפעתן יכולה תיאורטית להוביל להרס קרומי התא ולנזק לחומצות גרעין כמו DNA ו-RNA. אבל התיאוריה והסכנה האמיתית שונים במקצת. מומחים אומרים שמכשירי רנטגן דיגיטליים מודרניים פולטים מינון קרינה נמוך יותר מאשר מכשירי אבחון ישנים. כל בדיקת רנטגן ומנה חייבים להירשם על ידי הרופא ביומן טעינת מינון מיוחד. הרישום מתבצע גם בכרטיס האשפוז של המטופל. [ 9 ]
המינון האפקטיבי של קרני רנטגן נמדד ב-mSv או μSv. מכשירי רנטגן מודרניים מצוידים במד דוזימטר מובנה הקובע את כמות הקרינה שמקבל המטופל. מינון כזה, אפילו עם מחקר דומה, יכול להיות שונה, תלוי בשטח הגוף, ובמרחק לשפופרת הרנטגן וכו'.
צילום רנטגן של עצם השכם נחשב לאבחון בטוח. אדם מקבל עומס קרינה גדול בהרבה במהלך טומוגרפיה ממוחשבת ופלואורוסקופיה:
- פלואורוסקופיה אורכת מספר דקות, בעוד שצילום רנטגן אורך שבריר שנייה;
- במהלך סריקת טומוגרפיה ממוחשבת, מצלמים סדרה של תמונות, וככל שיש יותר, כך עומס הקרינה גבוה יותר.
ניתן להפחית את הסבירות לפגיעה בגוף באמצעות ציוד מגן מיוחד: רפידות עופרת, לוחות, מגנים.
לא מומלץ לבצע מספר סוגים של בדיקות רנטגן ב-1-2 ימים: הגוף זקוק להתאוששות לאחר הליך האבחון.
טיפול לאחר ההליך
אין צורך באמצעי זהירות מיוחדים לאחר בדיקת רנטגן. עם זאת, כדי לאזן את עומס הקרינה שנקלט, מומחים ממליצים:
- לאחר ההליך, עליכם לשתות הרבה מים, תה, קומפוטים, וגם לישון טוב בלילה (התחדשות תאים מתרחשת בעיקר בלילה);
- לפחות לזמן מה, יש צורך לוותר על הרגלים רעים, לא לעשן ולא לשתות אלכוהול (מותר לשתות כמות קטנה של יין יבש);
- מעודדים פעילות גופנית וטיולים באוויר הצח: פעילות גופנית אירובית מפחיתה את הסיכון לפתח סרטן;
- מומלץ לוותר לפחות באופן זמני על מאכלים שומניים, אוכל מהיר, ממתקים, מאכלים מעושנים ומשקאות מוגזים.
תזונה הכוללת מזונות צמחיים תהיה מועילה:
- כרוב (ברוקולי, כרוב לבן);
- עַנָב;
- סֶלֶק;
- רִמוֹן;
- אוכמניות, פטל, דומדמניות;
- אַצָה.
מומלץ לאכול מוצרי חלב, אגוזים, שיבולת שועל, כוסמת ושזיפים מיובשים.
אם הכל נעשה כהלכה, גופו של המטופל מתאושש תוך 24 שעות לאחר צילום רנטגן של עצם השכם. במהלך תקופה זו, חומרים רדיואקטיביים מתפרקים לחלוטין ומסולקים.

