
כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
אבחון דלקת מפרקים ניוונית: ארתרוסקופיה
המומחה הרפואי של המאמר
סקירה אחרונה: 06.07.2025
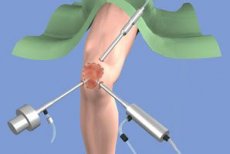
כיום, טיפול באוסטאוארתריטיס מכוון בעיקר לשיפור הסימפטומים, ובעיקר להקלה על כאבים. מחקרים עכשוויים מפתחים תרופות שיכולות לשנות את מהלך המחלה: למנוע, לעכב את התפתחות השינויים במפרקים, או אפילו לגרום לנסיגה שלהם. מחקר כזה דורש הערכות סטנדרטיות וניתנות לשחזור של שינויים במפרקים כדי להעריך בבירור את תוצאות הטיפול. זה נוגע בעיקר להערכת כמות, שלמות ו/או איכות הסחוס המפרקי.
בשנים האחרונות, ארתרוסקופיה נחשבת כשיטה לאבחון מוקדם של דלקת מפרקים ניוונית, מכיוון שהיא מאפשרת זיהוי של השינויים בסחוס שהוזכרו לעיל גם בהיעדר סימנים רדיוגרפיים של המחלה. לדוגמה, כאשר מיושמים על מפרק הברך, שיטה זו מספקת הדמיה ישירה, כולל הגדלה, של ששת משטחי המפרק, והטכניקה רגישה יותר מרדיוגרפיה או MRI ביחס לנזק לסחוס. יתרונות הארתרוסקופיה הובילו לכך ששיטה זו נחשבת ל"סטנדרט הזהב" להערכת מצב הסחוס המפרקי. מחברים מסוימים, שלוקחים בחשבון יתרונות אלה, מכנים את הטכניקה "כונדרוסקופיה". הדמיה ישירה מאפשרת הערכה של הממברנה הסינוביאלית, חומרת הסינוביזה, וגם ביופסיה ממוקדת, בעלת חשיבות מיוחדת לחלקים הקדמיים של מפרק הברך, שבהם השינויים באוסטאוארתרוזיס הם לעתים קרובות מקוטעים.
הבעיות העיקריות של ארתרוסקופיה כיום כוללות את הדברים הבאים: אופייה הפולשני, מערכות הערכה סטנדרטיות לא מפותחות מספיק עבור כונדרופתיה באוסטאוארתריטיס, וכן המלצות לאיחוד הדמיה של משטחי סחוס מפרקיים.
טכניקת ארתרוסקופיה
ארתרוסקופיה המבוצעת למטרות טיפוליות מבוצעת לרוב בהרדמה כללית או ספינלית, בעוד שארתרוסקופיה אבחנתית יכולה להתבצע בהרדמה מקומית (תת עורית או תוך-מפרקית), מה שהופך את ההליך לבטוח יותר, נגיש וזול יותר. E. Eriksson et al. (1986), כאשר השוו את תוצאות טכניקות הארתרוסקופיה השונות, מצאו כי כ-77% מהמטופלים היו מרוצים מההליך תחת הרדמה מקומית או ספינלית, בעוד ש-97% היו מרוצים מההליך תחת הרדמה כללית. PM Blackburn et al. (1994) מצאו סבילות טובה לארתרוסקופיה שבוצעה בהרדמה מקומית, בדומה ל-MRI של מפרקי הברך, בכל 16 המטופלים שנבדקו, כאשר 8 מהם העדיפו ארתרוסקופיה, 2 - MRI, ו-6 דיווחו על סבילות טובה באותה מידה של שני ההליכים.
במחקר פרוספקטיבי של X. Ayral ואחרים (1993), 84 חולים עברו כונדרוסקופיה בהרדמה מקומית, והסבילות דורגה כ"טובה" על ידי 62% מהחולים, "טובה מאוד" על ידי 28%. 25% מהחולים הללו לא חשו כאב כלל, ו-75% ציינו כאב קל במהלך ההליך או מיד לאחריו. פעילות מוטורית יומיומית לאחר ארתרוסקופיה הייתה קשה ב-79% מהחולים (עד יום אחד - ב-44%, עד יומיים - ב-55%, עד שבוע - ב-79%). עד סוף החודש הראשון לאחר הכונדרוסקופיה, 82% מהחולים ציינו שיפור במצבם.
ג'יי.בי. מקגינטין ו-רא.א. מאצה (1978) העריך את הדיוק האבחוני של ארתרוסקופיה שבוצעה בהרדמה כללית או מקומית באמצעות הדמיה פוסט-ארתרוסקופית באמצעות ארתרוטומיה. נמצא כי ארתרוסקופיה הייתה מדויקת מעט יותר כאשר בוצעה בהרדמה מקומית (95%) מאשר בהרדמה כללית (91%). עם זאת, יש להדגיש כי ביצוע ארתרוסקופיה בהרדמה מקומית דורש הכשרה רבה יותר, אפילו עבור ארתרוסקופיסטים מנוסים.
ארתרוסקופ עם עדשת זכוכית קטנה
ארתרוסקופיה של הברך מבוצעת לעיתים קרובות באמצעות ארתרוסקופ עם עדשת זכוכית בקוטר 4 מ"מ וטרוקאר של 5.5 מ"מ. אצל חלק מהמטופלים עם התכווצויות רצועות או הידוק שרירים שיורי (עקב הרדמה מקומית), מפרק הטיביופמורל האחורי עשוי להיות בלתי נגיש לארתרוסקופ סטנדרטי (4 מ"מ). לארתרוסקופ עם עדשה של 2.7 מ"מ יש שדה ראייה דומה לארתרוסקופ סטנדרטי ומאפשר בדיקה של כל תאי המפרק ברוב המקרים. השקיה רציפה של מפרק הברך המסופקת על ידי ארתרוסקופ בקוטר 2.7 מ"מ מספיקה כדי לנקות את המפרק מדם וחלקיקים שונים ולספק שדה ראייה ברור להדמיה. מבחינה טכנית, שדה ראייה של 25-30° מספק תצוגה רחבה וטובה יותר. ארתרוסקופים סיב אופטיים בקוטר קטן יותר (1.8 מ"מ) ניתנים להחדרה למפרק דרך חור ניקוב במקום חתך, אך יש להם מספר חסרונות: שדה ראייה קטן יותר, תמונה עמומה וגרגירית יותר עקב העברת תמונה לאורך הסיבים והשקיה ירודה יותר, ונטייה של הסיבים האופטיים להתכופף ולהישבר, מה שמביא לעתים קרובות לתמונה ישירה בלבד. לדברי מחברים אלה, הרגישות של ארתרוסקופים כאלה בהשוואה לארתרוסקופים סטנדרטיים בגילוי פגמים בסחוס היא 89%, ועבור פגמים בממברנה הסינוביאלית - 71%.
תוצאות מחקר פרוספקטיבי, פתוח ולא מבוקר של X. Ayral ואחרים (1993) מצביעות על שיפור במצב הרוח אצל 82% מהחולים חודש לאחר כונדרוסקופיה. ההערכה היא ששטיפה של חלל המפרק שבוצעה במהלך ההליך (בדרך כלל כ-1 ליטר של תמיסת נתרן כלורי איזוטונית) מספקת שיפור קליני בביטויי תסמונת המפרק, דבר שאושר על ידי נתוני מחקרים מבוקרים, ומבטל את הנזק הפוטנציאלי של הליך פולשני זה.
 [ 7 ]
[ 7 ]
הערכה ארתרוסקופית של חומרת הנזק לסחוס באוסטאוארתריטיס
 [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
מערכות סיווג מסורתיות
כדי להעריך את הדינמיקה של נזק לסחוס המפרקי באוסטאוארתריטיס, במיוחד תחת השפעת טיפול, יש צורך במערכות הערכה כמותיות המספקות שלושה פרמטרים עיקריים של נגעים אלה: עומק, גודל ולוקליזציה. כיום ידועות מערכות סיווג ארתרוסקופיות רבות ושונות.
חלק ממערכות הסיווג מתחשבות רק בעומק נגעי הסחוס המפרקי ומספקות מידע איכותני על פני הסחוס מבלי לספק גישה כמותית לרישום נגעי הסחוס. מערכות אחרות מתחשבות בשילוב של העומק והגודל של הכונדרופתיה החמורה ביותר של פני הסחוס בקטגוריה תיאורית אחת, אך קיימים פערים רבים. תיאור קצר של מערכות הסיווג ניתן להלן.
שיטת הסיווג שהוצעה על ידי RE Outerbridge (1961) מחלקת את נזק הסחוס לדרגות:
- דרגה א' - ריכוך ונפיחות של הסחוס ללא סדקים (כונדרומלאציה אמיתית);
- II - פיצול סחוס ויצירת סדקים בקוטר של 0.5 אינץ' או פחות;
- III - פיצול סחוס ויצירת סדקים בקוטר של יותר מ-0.5 אינץ';
- IV - שחיקת סחוס הכוללת עצם תת-סחוסית.
ניכר כי לדרגות II ו-III יש עומק זהה והגודל מתואר עבורן, בעוד שדרגות I ו-IV אינן מוערכות בפירוט. בנוסף, גודל הסדקים (דרגות II ו-III) אינו ערך קבוע.
RP Ficat ואחרים (1979) חילקו נגעי סחוס לכונדרומלציה סגורה ופתוחה, כאשר כונדרומלציה סגורה (דרגה I) מייצגת כונדרומלציה אמיתית (ריכוך ונפיחות) וכונדרומלציה פתוחה (דרגה II) מייצגת כונדרופתיה פתוחה (עם סדקים). על פי מערכת זו, נגע בדרגה I מתחיל בשטח של 1 סמ"ר ומתפשט בהדרגה לכל הכיוונים. תיאור זה מוביל לחוסר עקביות בשאלת השטח הכולל של שטח הסחוס המושפע. דרגה II כוללת שלושה עומקים שונים של כונדרופתיה: סדקים שטחיים ועמוקים ומעורבות של עצם תת-סחוסית ללא ציון המידות. כתוצאה מכך, מערכת זו חסרה גישה כמותית מדויקת להערכת מידת הרס הסחוס המפרקי.
מאפייני מערכות סיווג להערכה ארתרוסקופית של נגעים בסחוס המפרקי
ג'. בנטלי, ג'. דאוד, 1984
מְחַבֵּר |
תיאור של משטח הסחוס המפרקי |
קוֹטֶר |
לוקליזציה |
רכס אאוטר, 1961 |
אני - עיבוי ונפיחות |
אני - אין תיאור |
מתחיל לרוב על המשטח המדיאלי של הפיקה; לאחר מכן "דמוי מראה" מתפשט למשטח הצידי של האזור הבין-קונדילרי של הקונדילים הפמורליים; הקצה העליון של הקונדיל המדיאלי של עצם הירך |
II - פיצול ויצירת סדקים |
II - פחות מ-0.5 אינץ' |
||
III - פיצול ויצירת סדקים |
III - יותר מ-0.5 אינץ' |
||
IV - שחיקה של סחוס ועצם תת-סחוסית |
ד' - ללא תיאור |
||
SW קאסל, 1978 |
אני - שחיקות שטחיות של הסחוס |
1 ס"מ ומטה |
פיקת הברך והמשטחים הקדמיים של עצם הירך |
II - שחיקות עמוקות יותר של הסחוס |
II -1-2 ס"מ |
||
III - הסחוס נשחק לחלוטין, עצם תת-סחוסית מעורבת |
III - 2-4 ס"מ |
||
IV - הסחוס המפרקי נהרס לחלוטין |
ד' - "שטח רחב" |
||
RP Float ואחרים 1979 |
I - כונדרומלציה סגורה; עיבוי פשוט (בולות פשוטות) מקרוסקופית, פני השטח שלמים, דרגות חומרה משתנות מעיבוי פשוט ועד "בצקת עמוקה", אובדן גמישות |
1 ס"מ, לאחר מכן הנגע מתפשט בהדרגה לכל הכיוונים |
משטח לרוחב |
II - כונדרומלציה פתוחה: א) סדקים - בודדים או מרובים, רדודים יחסית או המשתרעים עד לעצם התת-סחונדרלית ב) כיב - "אובדן" מקומי של חומר סחוס הכולל עצם תת-סחוסית. פני העצם עשויים להיראות "מלוטשים" (שריפה של עצם). |
II - ללא תיאור |
משטח מדיאלי (הפרה של יחסים מפרקיים של 2° או יותר) |
|
היווצרות "שברי" סחוס - מרובים, מופרדים זה מזה על ידי סדקים עמוקים המשתרעים עד לעצם התת-סחוסית. שינויים שטחיים - התפוררות הסחוס; חריצים אורכיים המוגדרים לאורך ציר תנועת המפרק. |
לא מקומי, אבל כל אזור המגע מעורב |
ממורכז על הרכס המפריד בין המשטחים המדיאליים והדיסטליים |
|
ג'יי בגווין, ב. לוקר, 1983 |
אני - ריכוך, נפיחות II - סדקים שטחיים III - סדקים עמוקים המשתרעים עד לעצם התת-כונדרלית IV - מעורבות עצם תת-סחונדרלית |
חסר תיאור |
חסר תיאור |
ג'נינסאל, 1984 |
אני - נפיחות וריכוך הסחוס (כונדרומלקציה סגורה) II - סדקים עמוקים המשתרעים עד לעצם התת-כונדרלית ג - דה-למינציה IV - שינויים ארוזיביים ומעורבות של העצם התת-סחוסית (אוסטאוארתריטיס) |
חסר תיאור |
I-IV: מרכז רכס הפיקה עם הארכה שווה למשטחים המדיאליים והצדדיים של הפיקה. IV: משטחים מנוגדים או "מראה" של עצם הירך מעורבים גם הם. השליש העליון והתחתון של הפיקה פגומים לעיתים קרובות מעט, עצם הירך מעורבת מעט. |
אני - התפוררות או סדקים |
אני - פחות מ-0.5 ס"מ |
לרוב בצומת המשטחים המדיאליים והדיסטליים של הפיקה |
|
II - התפוררות או סדקים |
II - 0.5-1 ס"מ |
||
III - התפוררות או סדקים |
III -1-2 ס"מ |
||
IV - דה-למינציה עם או בלי מעורבות של עצם תת-סחונדרלית |
IV - יותר מ-2 ס"מ |
בסיווג שהוצע על ידי ג'. בנטלי, ג'. דאוד (1984), דרגות I, II ו-III בעלות אותן מאפיינים (פרפור או היווצרות סדקים), וההבדלים בין הדרגות מבוססים על קוטר הנגעים. אין אזכור של כונדרומלציה אמיתית. דרגה IV מתאימה לשני עומקים שונים של כונדרומלציה: פרפור עם או בלי מעורבות של עצם תת-סב...
SW Cassels (1978) העריך את קוטר הנגעים בסנטימטרים ואת העומק היחסי של הנגעים, בהנחה תחילה שעומק נגע קטן יותר מתאים לקוטר קטן יותר. במקרה זה, איזו דרגה מתאימה לנגעים שטחיים הכוללים את כל משטח המפרק?
לפיכך, המערכות הנ"ל אינן מספקות מידע מספיק על עומק, גודל ומיקום נזק הסחוס. בנוסף, שיטת הניקוד חייבת להיות ישימה הן למפרק הברך בכללותו והן לכל אחד משלושת המדורים שלו: פטלופמורלי, מדיאלי וטיביופמורלי לטרלי. עם זאת, ללא מיפוי מפרקים כמותי, תיאור מיקום הכונדרופתיה מחוץ למשטח מפרקי נתון נותר איכותני.
מערכות סיווג מודרניות
בשנת 1989, הציעו פר. אר. נויס וק. אל. סטאבלר שיטת דירוג משלהם לנזק לסחוס המפרקי. הם חילקו את תיאור המשטח המפרקי (סחוס/עצם תת-סחוסית), עומק הנגע, קוטר הנגע ומיקום הנגע. המחברים מבחינים בשלוש דרגות של נזק למשטח המפרקי: דרגה 1 - המשטח המפרקי שלם; דרגה 2 - המשטח המפרקי פגום, נגע פתוח; דרגה 3 - מעורבות עצם. כל אחת מהדרגות הללו מחולקת לסוגים A או B בהתאם לעומק הנגע. דרגה 1 מרמזת על כונדרומלציה. סוג 1A מתאים לרמה בינונית של ריכוך של הסחוס המפרקי; סוג 1B - ריכוך משמעותי עם נפיחות של המשטח המפרקי. דרגה 2 מאופיינת בכל הרס של המשטח המפרקי ללא מעורבות עצם נראית לעין. נגעים מסוג 2A כוללים סדקים שטחיים (פחות ממחצית עובי הסחוס); סוג 2B - יותר ממחצית העובי (סדקים עמוקים עד לעצם). דרגה 3 מצביעה על מעורבות עצם. סוג 3A מרמז על כך שקווי המתאר התקינים של העצם נשמרים; סוג 3B - מצביע על קוויטציה או שחיקה של פני העצם. כל הנגעים שזוהו מסומנים בתרשים מפרק הברך, וקוטר כל אחד מהם מוערך על ידי הבוחן במילימטרים באמצעות "וו" מדורג מיוחד. בהתאם לקוטר ועומק הנגע, נעשה שימוש בסולם נקודות כדי לכמת את חומרת הכונדרופתיה עבור כל מקטע מפרק ובסופו של דבר לבצע ספירת מפרקים כוללת.
מערכת FR Noyes, CL Stabler הייתה הניסיון הראשון של חוקרים לכמת כונדרופתיה, כך שהיא אינה חפה מחסרונותיה:
- כל נגעי הסחוס מיוצגים בדיאגרמות הברך כמעגל שלם כאשר הקוטר נקבע על ידי "וו" מדורג. זו אינה שיטה אובייקטיבית במיוחד להערכת גודל, מכיוון שרוב נגעי הסחוס אינם עגולים לחלוטין, אלא לרוב סגלגלים או שאין להם צורה מוגדרת. בנוסף, שינויים ניווניים בסחוס יכולים לעתים קרובות להיות בעלי צורה כאשר הנגע העמוק ביותר נמצא במרכז, מוקף באזור של נזק סחוס שטחי יותר; ול"נגע מקיף" זה, בעל צורת כתר, לא ניתן להחיל את הקוטר.
- כל נגע בקוטר קטן מ-10 מ"מ אינו נחשב משמעותי קלינית, מה שמוביל לאובדן רגישות הטכניקה. בעת ניטור השפעת התרופה הבסיסית, יש לתאר כל נגע, אפילו הקטן ביותר.
- סולם הנקודות להערכת עומק וקוטר נגעי הסחוס הוא שרירותי ואינו מבוסס על מתודולוגיה סטטיסטית או הערכה קלינית והתחשבות בחומרת נגעים אלה.
השיטה החדשה ביותר המוצעת להערכה ארתרוסקופית של כונדרופתיה הוצעה על ידי ה. אוגה1 ושותפיה (1993, 1994), מ. דוגאדוס ושותפיה (1994).
הראשונה מבין השיטה מבוססת על הערכה גלובלית סובייקטיבית של כונדרופתיה על ידי הבוחן; היא מבוססת על סולם אנלוגי ויזואלי (VAS) של 100 מ"מ, כאשר "0" מייצג היעדר כונדרופתיה ו-"100" מייצג את הכונדרופתיה החמורה ביותר. VAS אחד משמש עבור כל משטח מפרק של הברך: הפיקה, הטרוכלאה, הקונדילים המדיאליים והלטרליים, והמישור הטיביאלי המדיאלי והלטרלי. ציון VAS מתקבל עבור כל אחד משלושת מדורי הברך והוא מתקבל על ידי ממוצע ציוני ה-VAS עבור שני המשטחים המפרקיים המתאימים של מד המפרק.
השיטה השנייה היא אובייקטיבית יותר ומבוססת על גישה אנליטית, הכוללת דיאגרמת מפרק של מפרק הברך עם דירוג של לוקליזציה, עומק וגודל כל נזקי הסחוס הקיימים.
לוקליזציה
הטכניקה כוללת 6 אזורי קביעה: פיקה, בלוק (גומת עצם הבין-קונדילרית), קונדילים מדיאליים וצידיים (בנפרד), מישור מדיאלי וצידי של עצם השוקה (בנפרד).
עוֹמֶק
המערכת מבוססת על סיווג הכונדרופתיה שהוצע על ידי הארתרוסקופיסטים הצרפתים ג'יי בגין, ב' לוקר (1983), שבו נבדלות 4 דרגות של נזק לסחוס:
- דרגה 0 - סחוס תקין;
- דרגה I - כונדרומלציה כולל ריכוך עם או בלי בצקת; עשוי להתאים לדרגה 1, סוגים A ו-B לפי FR Noyes, CL Stabler (1989);
- דרגה II - הסחוס מכיל סדקים שטחיים, בודדים או מרובים, המעניקים למשטח מראה "קטיפתי"; דרגה זו כוללת גם שחיקות שטחיות. הסדקים והשחיקות אינם מגיעים לפני השטח של עצם הסחוס. עשוי להתאים לדרגה 2. Apo FR Noyes, CL Stabler, 1989 (כלומר, נגעים התופסים פחות ממחצית עובי הסחוס);
- דרגה III - ישנם סדקים עמוקים בפני השטח הסחוסיים עד לעצם התת-סחוסית, שאינם נראים ישירות אך ניתנים לזיהוי באמצעות בדיקה ארתרוסקופית; דרגה III יכולה להיות בצורת "פה של כריש" או פיסת סחוס נפרדת שנוצרה עקב סדק עמוק יחיד, "בשר סרטן" עקב קרעים עמוקים מרובים. דרגה III כוללת גם כיב עמוק של הסחוס, ויוצר מכתש שנותר מכוסה בשכבה דקה של סחוס. עשוי להתאים לדרגה 2B לפי FR Noyes, CL Stabler, 1989 (כלומר, נגעים התופסים יותר ממחצית עובי הסחוס);
באוסטאוארתריטיס של מפרק הברך, הרס הסחוס המפרקי מתבטא לעיתים קרובות בשילוב של דרגות חומרה שונות, כאשר אזורי הנזק החמורים ביותר מוקפים באזורים עם נזק פחות חמור.
כדי ליצור ציון אחיד לכונדרופתיה, נעשה שימוש בניתוח רב-משתני באמצעות רגרסיה מרובה לוגיסטית, שבו המשתנה התלוי היה ההערכה הכוללת של הכונדרופתיה על ידי החוקר באמצעות VAS, והמשתנים הבלתי תלויים היו עומק וגודל הנגעים. לפיכך, נוצרו שתי מערכות ניקוד לכונדרופתיה: שיטת ניקוד SFA ומערכת דירוג SFA.
ציון SFA הוא משתנה עם ערכים מ-"0" עד "100", המתקבל עבור כל מקטע מפרק באמצעות הנוסחה:
ציון SFA = A + B + C + D,
כאשר A = גודל (%) של נזק מדרגה ראשונה x 0.14;
B = גודל (%) של נזק דרגה II x 0.34;
C = גודל (%) של נזק בדרגה III x 0.65;
D = גודל (%) של נזק דרגה IV x 1.00.
גודל (%) = אחוז ממוצע של שטח הפנים של קונדיל הירך המדיאלי והרמה הטיביאלית המדיאלית (תא טיביופמורלי מדיאלי - TFC), קונדיל הירך הצידי והרמה הטיביאלית הצידית (TFC לטרלי), או עצם הסוף והפיקה (תא פטלו-פמורלי - PFC).
מקדמי החומרה של כונדרופתיה (0.14; 0.34; 0.65; 1.00) התקבלו באמצעות ניתוח רב-משתני פרמטרי.
דירוג SFA הוא ערך כמותי למחצה. הערכים הנ"ל (גודל (%) של נגעים בדרגות I-IV) מוכנסים לנוסחה כדי לקבל את הדירוג הכולל (או קטגוריית החומרה של כונדרופתיה של המחלקה) עבור כל אחד ממחלקות מפרק הברך. הנוסחה עבור כל מחלקה התקבלה על ידי ניתוח רב-משתני לא פרמטרי באמצעות ניתוח רגרסיה; בסך הכל - 6 קטגוריות עבור PFO (0-V) ו-5 קטגוריות עבור TFO המדיאלי והצידי (0-IV). דוגמה לחישוב ציון SFA ודירוג SFA מוצגת בטבלה 20.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
מערכת ACR
בשנת 1995, ועדת ACR הציעה שיטת ניקוד לסחוס. שיטה זו לוקחת בחשבון את עומק, גודל ומיקום נזק הסחוס ולאחר מכן מכניסה את הנתונים לדיאגרמת ברך. עומק כל נזק מדורג (סיווג Noyes FR, Stabler CL, 1989); גודל כל נזק מבוטא באחוזים. סולם נקודות משמש לחישוב הציון הכולל, המכונה ציון נזק. מהימנות האחרון הוערכה על ידי ד. קלשמן ואחרים (1995) במחקר סמוי: קלטות וידאו של 10 ארתרוסקופיות נצפו פעמיים על ידי שלושה ראומטולוגים-ארתרוסקופיסטים, והוכחה מהימנות גבוהה הן עבור נתונים של מומחה אחד בשני מחקרים (r = 0.90; 0.90; 0.80; p < 0.01 עבור כל אחד) והן בין מומחים (r = 0.82; 0.80; 0.70; p < 0.05 עבור כל אחד).
 [ 18 ], [ 19 ], [ 20 ], [ 21 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ]
ניתוח השוואתי של מהימנות, משמעות ורגישות לשינויים במערכות SFA ו-VAS ארתרוסקופיות
X. Ayral et al. (1996) מצאו מתאם הדוק בין הערכה כמותית ארתרוסקופית של כונדרופתיה לבין הערכה רדיוגרפית של היצרות מרווח המפרקים בתנאי נשיאת משקל, דהיינו האינדיקטורים הבאים:
- הערכה כוללת של כונדרופתיה (VAS) והיצרות של מרווח המפרק הרדיוגרפי (RSS) של החלק המדיאלי של המפרק, מבוטא באחוזים (r = 0.646; p < 0.0001);
- ציון SFA והיצרות של SRSF ב-TFO המדיאלי והלטרלי, מבוטא במילימטרים (r = -0.59; p<0.01 ו-r = -0.39; p<0.01, בהתאמה);
- דרגת SFA והיצרות של RSM ב-TFO המדיאלי והצידי, מבוטאת במילימטרים (r = -0.48; p < 0.01 ו-r = -0.31; p < 0.01, בהתאמה). למרות תוצאות אלו, ארתרוסקופיה הייתה רגישה יותר מרדיוגרפיה: אפילו שחיקות סחוס עמוקות ונרחבות עשויות להישאר בלתי מזוהות בצילומי רנטגן, אפילו בצילום רנטגן נושא משקל. מתוך 33 חולים עם דלקת מפרקים ניוונית חד משמעית (ACR) שהיצרות של RSM ב-TFO המדיאלי הייתה < 25% בצילום רנטגן נושא משקל, 30 סבלו מכונדרופתיה בארתרוסקופיה עם ציון VAS ממוצע של 21 מ"מ (2-82 מ"מ), כולל > 10 מ"מ ב-24 חולים.
X. Ayral ואחרים (1996) מצאו מתאם מובהק סטטיסטית (p<0.05) בין נזק לסחוס המפרקי: 1) של שלושה חלקים של מפרק הברך (מדיאלי, לטרלי, PFO) לבין גיל החולים; ו-2) של החלק המדיאלי של המפרק ומדד מסת הגוף. בעת ביצוע ארתרוסקופיה חוזרת לאחר שנה (41 חולים), אותם מחברים הראו כי שינויים בחומרת נזק הסחוס היו בקורלציה עם שינויים באי ספיקה תפקודית של מערכת השרירים והשלד (מדד לקסן: r = 0.34; p = 0.03) ואיכות החיים (AIMS2: r = 0.35; p = 0.04). באותו מחקר, ציון ה-VAS של המפרק המדיאלי השתנה מ-45±28 בתחילת המחקר ל-55+31 לאחר שנה (p = 0.0002), וציון ה-SFA - מ-31+21 ל-37+24 (p = 0.0003). תוצאות דומות, המצביעות על רגישות גבוהה של ארתרוסקופיה לשינויים דינמיים בסחוס, התקבלו גם על ידי י. פוג'יסאווה ואחרים (1979), ט. ראטיקאינן ואחרים (1990), וו. ליסטרט ואחרים (1997) במהלך הערכה ארתרוסקופית דינמית של שינויים בסחוס המפרקי של חולים עם דלקת מפרקים ניוונית תחת השפעת טיפול כונדרופוטקטיבי (היאלורונאן).
השימוש בטכנולוגיה מיקרוסקופית מאפשר הדמיה ארתרוסקופית של שינויים שאינם נגישים בשיטות מחקר אחרות.
לפיכך, ארתרוסקופיה המבוצעת בהרדמה מקומית היא שיטה מספקת לאבחון אינסטרומנטלי של דלקת מפרקים ניוונית וניתן להשתמש בה גם כדי לנטר את יעילות הטיפול, בעיקר באמצעות תרופות משנות מחלה (DMOAD).

