
כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
טרפנוביופסיה של מח עצם
המומחה הרפואי של המאמר
סקירה אחרונה: 03.07.2025
השיטה האינסטרומנטלית להפקת חומר ביולוגי לצורך הערכה היסטולוגית נוספת נקראת "טרפנוביופסיה". זהו הליך אבחוני המסייע בזיהוי מחלות רבות, כולל לוקמיה. טרפנוביופסיה אינה רק ניקוב, שכן היא מאפשרת לקחת כמות מספקת של טרפנוביופסיה מבלי לפגוע בשלמות האיבר.
טרפנוביופסיה נקבעת בעיקר לחקר מבני מח עצם ובלוטת החלב. במידת הצורך, במהלך המניפולציה ניתן להסיר גידולים ציסטיים.
האם ביופסיה של טרפין כואב?
כאב הוא הדבר הראשון שמטופל מתכונן אליו כשהוא מגיע להליך. הציפייה לכאב מפחידה רבים: היא מגבירה את רמת הלחץ בגוף, וטרפנוביופסיה קשה במיוחד - בעיקר מבחינה פסיכולוגית. עם זאת, כפי שאומרים הרופאים, סוג זה של אבחון הוא בעל טראומה נמוכה, אם כי מורכב למדי. השימוש בהרדמה מקומית מאפשר לבצע את הטרפנוביופסיה בצורה חלקה ככל האפשר. אי נוחות קלה עשויה להיות מורגשת רק בשניות הראשונות של המניפולציה.
לאחר שהשפעת משככי הכאבים פגה, כאשר ההליך מתקרב לסיומו, הכאב עשוי לחזור מעט, אך גם הוא יחלוף במהירות. כדי לוודא שהתחושות הלא נעימות לא יחזרו, חשוב לפעול לפי כל המלצות הרופא בנוגע לתקופת השיקום. ניתן ליטול משככי כאבים נוספים במידת הצורך.
אינדיקציות להליך
המטולוגים רושמים ביופסיה של טרפין כדי לאבחן את ההפרעות הבאות:
- אנמיה קשה;
- אריתרמיה, פוליציטמיה עם עלייה משמעותית בתכולת האדום הכחול;
- היסטיוציטוזיס של תאי לנגרהנס;
- גידולים ממאירים עם סיכון גבוה לגרורות במח העצם.
בנוסף, ביופסיה של טרפין מסומנת אם לאדם יש ירידה משמעותית במשקל, חום ממקור לא ידוע, הזעת יתר חמורה וממושכת, או ירידה חדה בחסינות.
אונקולוגים רושמים טרפנוביופסיה כדי לקבוע את הדינמיקה של טיפול כימותרפי: המחקר נערך פעמיים, לפני תחילת הטיפול ולאחר סיומו. אינדיקציה נוספת היא התמונה הקלינית של זיהום HIV.
ביופסיה של טרפין עשויה להיות מומלצת גם אם הסרה רגילה של חומר ביולוגי באמצעות מחט דקה אינה מניבה תוצאה מדויקת.
באופן כללי, האינדיקציות הנפוצות ביותר לביופסיה של טרפין הן:
- אנמיה שאינה מגיבה לשיטות טיפול סטנדרטיות;
- הפרעות בולטות של תמונת הדם;
- עודף המוגלובין ותאי דם אדומים בדם;
- סטייה חמורה מהנורמה של תכולת הלויקוציטים והטסיות בדם; [ 1 ]
- טמפרטורה גבוהה מתמדת, פתולוגיות זיהומיות תכופות, אובדן משקל פתאומי ובולט, פריחה בחלל הפה, בלוטות לימפה מוגדלות;
- ניטור טיפול בלוקמיה;
- אבחון של תזאוריזמוזות;
- היסטיוציטוזיס;
- קרצינומה של ריאות, סרטן ריאות של תאים קטנים; [ 2 ], [ 3 ]
- חשד ללימפומה עקב חוסר אפשרות לבדוק את בלוטות הלימפה;
- ירידה חזקה בחסינות עם טמפרטורה גבוהה מתמדת;
- אונקופתולוגיות עם גרורות אפשריות במח העצם; [ 4 ]
- ציטופניה ממקור לא ידוע;
- המובלסטוזות, סרטן עצמות;
- סרקואידוזיס של מח העצם: [ 5 ]
- מיאלומה נפוצה;
- נזק משני למח העצם האדום;
- היסטופלזמוזיס בחולים עם תסמונת הכשל החיסוני הנרכש; [ 6 ]
- ניטור ניתוח השתלת מח עצם.
בילדות, ביופסיה של טרפין משמשת לאבחון הפתולוגיות הבאות:
- מחלת הודג'קין ולימפומות שאינן הודג'קין; [ 7 ]
- סרקומה של יואינג;
- שלבים מאוחרים של נוירובלסטומה או רטינובלסטומה; [ 8 ]
- רבדומיוסרקומה.
- ביופסיה של טרפין מבלוטת החלב עשויה להיקבע:
- במקרה של הפרשה חשודה מהפטמות, דחיסה או שינויים במראה החיצוני של הפטמות;
- כאשר מופיעים כיבים וסדקים ללא כל סיבה;
- במקרה של מסטופתיה, פיברואדנומה, דלקת בשד, תצורות ציסטיות כדי לקבוע את הסיכון לטרנספורמציה ממאירה או לעקוב אחר הדינמיקה של הפתולוגיה.
ביופסיה של טרפין באנמיה אפלסטית
אנמיה אפלסטית היא פתולוגיה שבה מבני מח עצם בבני אדם מפסיקים לייצר את תאי הדם העיקריים בכמויות מספיקות: אריתרוציטים, לויקוציטים, טרומבוציטים. המחלה כוללת אנמיה ואפלזיה של המטופויזה, מלווה בעיכוב ייצור תאי דם.
אנמיה אפלסטית נחשבת למחלה נדירה. היא מאושרת על ידי בדיקת דם קלינית, המראה ירידה ברמות תאי הדם האדומים, תאי הדם הלבנים וטסיות הדם. עם זאת, האבחנה הסופית נקבעת רק על ידי בדיקת דגימת מח עצם שנלקחה באמצעות ביופסיה של טרפין של קרץ הכסל. אבחונים כאלה נחוצים כדי לשלול סיבות אחרות הסבירות ביותר למחסור בתאי דם - לדוגמה, לוקמיה, תסמונות מיאלודיספלסטיות, מיאלופיברוזיס וכו'.
טרפנוביופסיה מאפשרת גם להבדיל בין אנמיה אפלסטית לבין אנמיה פנקוני מולדת. זה הכרחי, מכיוון שטקטיקות הטיפול במחלות אלו שונות באופן מהותי. בנוסף לביופסיה, מחקרים ספציפיים אחרים משמשים לאבחון דיפרנציאלי - בפרט, בדיקת DEB.
הכנה
3-4 ימים לפני ביופסיה של הטריפין, יש להימנע משתיית אלכוהול ונטילת תרופות המדללות את הדם (לדוגמה, חומצה אצטילסליצילית).
עליך ליידע את הרופא מראש על כל תגובה אלרגית שיש לך ועל נוכחות שתלים אלקטרוניים.
מספר ימים לפני ההליך, יש לבצע בדיקת דם כדי להעריך את רמת הקרישה ולשלול תהליכים דלקתיים בגוף. למחרת בבוקר, ביום ההליך, יש לאכול ארוחת בוקר קלה מאוד. אין לשתות הרבה נוזלים.
אם המטופל מודאג מאוד, אז לאחר התייעצות עם רופא, מומלץ לו ליטול את תרופת ההרגעה שנקבעה לו.
אם מתוכננת ביופסיה של מח עצם מטרפין, עליך ליידע את הרופא מראש אם עברת בעבר ניתוחי עצם או שברים (במיוחד של עצמות האגן או עמוד השדרה).
המניפולציה מתבצעת לרוב בבוקר או במחצית הראשונה של היום. אין צורך בהכנה מיוחדת אחרת. במידת הצורך, הרופא יבקש מהמטופל לעבור פלואורוגרפיה ו/או אלקטרוקרדיוגרפיה מספר ימים לפני ההליך.
מחט ביופסיה של טרפין
המחטים המשמשות לביופסיה של טרפין עשויות להיות שונות, בהתאם למטרתן. המכשיר העיקרי לבידוד ליבת ביופסיה במהלך אבחון מח עצם הוא סטיילאט החדרה עזר בצורת "מצקת" או "כפית". עם הזמן, יצרני מחטים כאלה הגיעו לשיטה פשוטה ויעילה למדי להפרדת ליבת ביופסיה. כפי שכבר צוין, המחט מכילה סטיילאט החדרה. בעת ביצוע ביופסיה של טרפין, הסטיילאט מוסר מהמחט, סטיילאט חלול מוחדר לתוכה, המכיל את ביופסיית מח העצם הדרושה. חריץ קטן לאורך גוף הסטיילאט מחזיק בחומר זה ו"נותן" אותו אם מסובבים את המחט 360 מעלות. מנגנון כזה מסייע במניעת קרע והתרופפות הביופסיה. החומר מופרד ללא כל מאמץ, יש לו נפח וגובה מספיקים. שיטה זו היא פולשנית מינימלית וכמעט ללא כאבים, בניגוד לנדנוד המכשיר שהיה נהוג בעבר. [ 9 ]
העיצוב והפונקציונליות של מחטי ביופסיה טרפין מודרניות מספקים:
- מזעור כאב וטראומה;
- קבלת חומר ביולוגי איכותי, לא מעוות, לא רופף, בכמות הנדרשת;
- האפשרות לקחת ביופסיה בתנאים שונים, אפילו עם ריכוך עצם.
טֶכנִיקָה טרפנוביופסיות
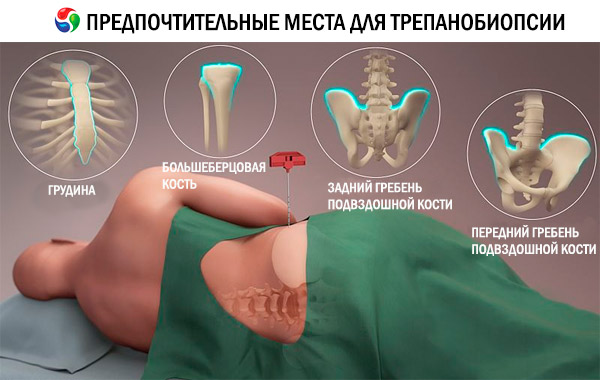
עבור טרפנוביופסיה, משתמשים במכשירים מיוחדים, בעלי ידית רחבה, מחט עם סטיילט וקנולה. המחט יכולה להיות שונה, תלוי באזור היישום שלה ובעובי שכבת השומן התת עורית של המטופל.
משך הניתוח הסטנדרטי, כמו ביופסיה של מח עצם, הוא כ-20-25 דקות. במידת הצורך, מגולחים את השיער באזור הניתוח. משתמשים בהרדמה מקומית, לעיתים בשילוב עם טשטוש כללי. הרדמה כללית משמשת בתדירות נמוכה יותר.
העור באזור הדקירה מחוטא, ומופעל חומר הרדמה. לאחר מכן המחט מוחדרת לאזור הרצוי בתנועה סיבובית-הדדית, עמודה של חומר ביולוגי מופקת, אשר מועברת לאחר מכן לפורמלין. אזור החשיפה מחוטא שוב, ומונח תחבושת סטרילית. תוצאות הטרפנוביופסיה יכולות להיות מוכנות תוך מספר שעות או מספר שבועות - תלוי במצב.
טרפנוביופסיה של גידולים מתייחסת לשיטות ניקוב לאבחון מטופל: ביופסיה בצורת רקמה או תאים נלקחת לצורך בדיקות מעבדה נוספות. אבחון כזה הוא חובה לקביעת אבחון אם יש חשד לפתולוגיה אונקולוגית. טרפנוביופסיה מסייעת להעריך ולנתח את ההרכב המבני של החומר הביולוגי. ההליך נחוץ לא רק לקביעת אבחון, אלא גם לקביעת טקטיקות הטיפול. מכיוון שמשטר הטיפול באונקופאתולוגיה כולל באופן אוניברסלי כימותרפיה מורכבת, טיפול בקרינה והתערבות כירורגית, יש לבצע בהכרח בדיקות אבחון בצורת ניתוח ציטולוגי או היסטולוגי מראש, אשר יכולות לזהות את סוג הגידול. [ 10 ]
ביופסיה של טרפין מבלוטת החלב עשויה לכלול כריתה חלקית או מלאה של הנגע הפתולוגי, ולכן הליך זה נכלל לעתים קרובות בקטגוריית הניתוחים. מחט ספציפית משמשת להסרת חומר ביולוגי, המורכבת ממוט וחותך, בעלת קנולה גמישה ומנדרין. ראשית, מבוצע חתך קטן באזמל, אליו מוחדרת הקנולה. לאחר הגעה לעומק הנדרש, המנדרין מוסר. לאחר מכן המנתח חותך את הגידול הפתולוגי באמצעות המוט והחותך. [ 11 ]
ביופסיה של מח עצם טרפין עבור לימפומה כרוכה בהסרת חומר ביולוגי מנקודה אחת או שתיים בכיס הכסל. המניפולציה מבוצעת בהרדמה כללית והיא חובה עבור כל החולים למעט אלו עם לימפומה של הודג'קין בשלב I או IIa. [ 12 ]
טרפנוביופסיה של העצם כלולה ברשימת האבחון החובה לחולים עם לימפומות שאינן הודג'קין, ללא קשר לאימונמורפולוגיה של המחלה. זאת בשל העובדה שלימפומות שאינן הודג'קין יכולות להשפיע על מח העצם ללא סימני לוקמיה תואמים בדם ובנוזלים. [ 13 ] טרפנוביופסיה נקבעת כדי לקבוע נכון את שלב המחלה, לצורך בחירה נכונה של טקטיקות טיפול. ההליך מבוצע באזור עצמות הכסל ולאחר מכן ניתוח אימונוהיסטוכימי של החומר הביולוגי. [ 14 ]
ביופסיה של עצם הכסל באמצעות טרפין אורכת זמן רב יותר, למשל, מאשר הליך זהה באזור בלוטת החלב. המניפולציות יכולות להימשך עד שעה. המטופל שוכב על ספה. המנתח מטפל באתר הדקירה המיועד בתמיסה חיטוי, מחדיר מחט ומוציא את המוט. באמצעות תנועות בורג, הקנולה מוחדרת לעומק הנדרש כדי להסיר את החומר. לאחר מכן, הדגימה מוציאה. ביופסיה של עצם הירך באמצעות טרפין יכולה להיות מלווה בהחדרת מכשיר קרישה חשמלי, המאפשר טיפול בדפנות תעלת הפצע. הזרם מסופק בו זמנית עם שליפת המחט. שיטה זו מסייעת במניעת דימום והתפשטות אפשרית של מבנים ממאירים דרך מערכת הדם. אין צורך בתפרים: אזור הדקירה מכוסה בתחבושת סטרילית. [ 15 ]
ביופסיה של בלוטת לימפה מסוג טרפין נקבעת על ידי אונקולוג או המטולוג אם יש חשד לתהליכים ממאירים, מונונוקלאוזיס, מחלות דלקתיות או שחפת. החומר המתקבל נשלח למעבדה. ניתן לקבל את התוצאה תוך מספר ימים עד שבועיים. בדרך כלל, נבדקות בלוטות לימפה מוגדלות ודחוסות במפשעה, בצוואר, בבתי השחי או מעל עצם הבריח.
ביופסיה של טרפין כבד מלעורית נקבעת עבור פתולוגיות כבד מפושטות ומוקדיות. פתולוגיות מפושטות הן דלקת כבד כרונית ממקור ויראלי ולא ויראלי. פתולוגיות מוקדיות הן גידולים שפירים או ממאירים (ראשוניים או משניים) בכבד. לפני ההליך, הרופא מבצע בדיקת אולטרסאונד כדי לקבוע במדויק את אתר הדקירה. לאחר טיפול בעור, הרופא מבצע הרדמה, מבצע דקירה ומסיר את כמות הביופסיה הנדרשת. בשלב זה, המטופל שוכב על גבו כשידו הימנית מאחורי ראשו. כאשר החומר נלקח, המטופל מתבקש לעצור את נשימתו ולא לזוז במשך מספר שניות. לאחר ההליך, המטופל נשאר במרפאה עוד 1-2 שעות: מניחים שקית קרח על אזור הדקירה, ולאחר מכן מבוצעת בדיקת אולטרסאונד מבוקרת כדי להעריך את מצב האיבר לאחר האבחון. אם הכל תקין, המטופל נשלח הביתה.
ביופסיה וביופסיה של טרפין של בלוטת הערמונית ניתנות לכל החולים אם יש חשד לסרטן הערמונית. תוצאות מחקר כזה קובעות לא רק את טקטיקות הטיפול, אלא גם את הפרוגנוזה עבור המטופל. לפני ההליך, מוזרק חומר הרדמה לפי הטבעת דרך פי הטבעת (לעתים קרובות ג'ל לידוקאין מיוחד). לאחר 6-8 דקות, מוחדר חיישן אולטרסאונד המצויד בפיה להחדרת מחט לפי הטבעת: בעזרתו נקבעות נקודות המניפולציה. ביופסיה של טרפין כזו נסבלת בדרך כלל היטב, רק לעיתים נצפית אי נוחות קלה. חשוב: לפני המחקר, יש צורך לנקות את המעיים באמצעות חוקן. ההליך מתבצע על קיבה ריקה, ולאחריו נקבע טיפול אנטיביוטי למניעת תהליכים דלקתיים בבלוטת הערמונית (דלקת הערמונית, דלקת אורכיאפידידימיטיס).
התוויות נגד
ישנן מספר התוויות נגד ידועות לטרפנוביופסיה, ורובן המכריע מותנות (ההליך מתאפשר לאחר ביטולן):
- הריון, וסת והנקה (לביופסיה של טרפין מבלוטת החלב);
- רגישות אלרגית לחומרים המיועדים לשמש להרדמה;
- מצב חום;
- מוקדים דלקתיים, מורסות, פריחות אקזמטיות באזור הניקוב המיועד;
- נוכחות בגוף של קוצבי לב מלאכותיים ומכשירים אחרים המתאמים את פעילות הלב;
- כאב חריף בעמוד השדרה ובכתפיים;
- קרישת דם לא מספקת;
- מחלות זיהומיות חריפות.
אם המטופל נטל תרופות מדללות דם יום לפני ההליך, הסיכון לדימום לאחר טרפנוביופסיה עולה בחדות. כדי להפחית את הסיכונים, יש להפסיק לחלוטין נטילת תרופות כאלה לפחות 24-48 שעות לפני הבדיקה. אם לא נעשה זאת, המניפולציה אסורה.
טרפנוביופסיה אינה ניתנת לחולים קשישים, כמו גם לחולים עם אי ספיקת כליות, לב או כבד לא מפוצה, או סוכרת בשלב מאוחר. ההליך עלול להיות בעייתי בחולים עם השמנת יתר חמורה.
במקרים מסוימים, ביופסיה של טרפין אינה נקבעת לא בגלל התוויות נגד, אלא משום שהיא אינה מתאימה: לדוגמה, אם המניפולציה לא תעזור לשפר או להאריך את חייו של אדם, או שתוצאותיה לא ישפיעו על הטיפול שכבר נקבע.
ביצועים רגילים
ניתן לבדוק את החומר הביולוגי שנלקח במהלך טרפנוביופסיה במשך מספר ימים או שבועות. במקרה חירום, ניתן לקבל את התוצאות תוך מספר שעות. לאחר לימוד המידע שהתקבל, הרופא מסיק מסקנות לגבי נוכחות או היעדרות של אונקולוגיה, המאפיינים המבניים של הרקמות וסוג התהליך הממאיר. [ 16 ]
באופן כללי, התוצאות לרוב הן כך:
- נורמה: תאים ממאירים נעדרים, כל האינדיקטורים נמצאים במסגרת הנורמה;
- נוכחות של שינויים לא סרטניים ללא אישור של תהליך אונקולוגי;
- תהליך גידול שפיר ללא גידולי רקמה ממאירים;
- תהליך ממאיר מאומת עם שלב וסוג פתולוגיה קבועים.
הרקמות המתקבלות במהלך הטרפנוביופסיה נבדקות במגוון דרכים, כגון ניתוח היסטולוגי וציטולוגי, המסייע בהערכת התפתחות התאים. הן נחקרות במעבדה, ומספר החלקיקים הלא בשלים מחושב. במהלך אבחון היסטוכימי נקבעת פעילות האנזימים, כמותם מוערכת, ארכיטקטורת העצם ופעילות האוסטאוציטים והאוסטאובלסטים נחקרת. סימן אבחוני חשוב הוא שינוי במבנה העצם, המצביע על תהליך פתולוגי. בנוסף, במהלך ההליך ניתן לזהות גרורות, פתולוגיות כלי דם וכו'. [ 17 ], [ 18 ]
המומחה מתאר את כל המידע שהתקבל בדוח מיוחד. על סמך זה, נקבע הטיפול המתאים. במקרים מסוימים, יש צורך לבצע טרפנוביופסיה חוזרת - למשל, כדי להשוות אינדיקציות, להבהיר נקודות מסוימות או להעריך את הדינמיקה של הטיפול. [ 19 ]
סיבוכים לאחר ההליך
אם ביופסיה של טרפין מבוצעת על ידי מומחה מוסמך, אזי בדרך כלל לא ניתן להסיק מסקנות לגבי השלכות חמורות. בין הביטויים הטבעיים הסטנדרטיים שלאחר ההליך, לעיתים נתקלים בתופעות הבאות:
- סחרחורת, בחילה;
- דימום קל מהפצע;
- נפיחות קלה, אי נוחות באזור המניפולציה.
כל התופעות הללו חולפות מעצמן לאחר זמן מה.
באשר לסיבוכים חמורים יותר, הם מתרחשים רק במקרים נדירים. בחולים בודדים, הפצע עלול להזדהם, להתפתח תהליך דלקתי, לעלות בטמפרטורה ולהופיע הפרשות פתולוגיות. במצבים כאלה, יש צורך לפנות בדחיפות לרופא.
השלכות לאחר ההליך
טרפנוביופסיה היא הליך כירורגי, אם כי זעיר פולשני. לכן, אי אפשר להבטיח לחלוטין את היעדר השלכות שליליות לאחר ההליך, אם כי הן נדירות יחסית.
כאב לאחר ביופסיה של טרפין נצפה כמעט בכל החולים: מדובר בכאב קל וחולף שאינו מהווה איום בריאותי וקשור רק לנזק מכני לרקמות. אם כאב כזה חמור, ייתכן שהוא נובע מפגיעה עצבית: במצב כזה, עדיף להתייעץ עם רופא.
אם שדה הניתוח אינו מטופל כראוי או שהרופא המטפל אינו מוסמך, עלול להתרחש דימום ותהליכים מוגלתיים עלולים להתפתח. נזק אפשרי גם לכלי דם ועצבים גדולים. [ 20 ]
נפיחות קלה באזור הניקוב מותרת, הנחשבת נורמלית וחולפת תוך מספר ימים.
טיפול לאחר ההליך
טיפול באזור הדקירה כרוך בהמלצות הבאות:
- אין להסיר את התחבושת עד למחרת לאחר ההליך.
- ניתן להתקלח לא לפני 24 שעות לאחר ההליך. אין לשפשף את אזור הדקירה במרץ עם מטלית רחצה או מגבת: מספיק לשטוף במים חמים ולייבש בעזרת מגבת רכה ונקייה. אם אין הפרשות, אין צורך להניח מחדש את התחבושת.
- אם מופיעה נפיחות או שטף דם באזור הדקירה, יש צורך להניח שקית קרח עטופה במגבת - למשך כ-10 דקות מספר פעמים ביום במהלך 1-2 הימים הראשונים. הנפיחות וההמטומה בדרך כלל נעלמים לחלוטין מעצמם לאחר מספר ימים (עד שבוע).
- אם יוצא דם מהפצע, יש לחבוש תחבושת הדוקה: אם הדימום גובר או לא מפסיק, יש לפנות לרופא.
- לאחר ביופסיה של טרפין מבלוטת החלב, עליך ללבוש חזייה מתאימה היטב המספקת תמיכה טובה לחזה.
- במשך 3-4 ימים, אסור להרים משקולות או לעסוק בפעילות גופנית אינטנסיבית (כולל ריצה).
- אסור להתקלח, לשחות בבריכה או לבקר בבית מרחץ או סאונה.
- אם מופיע כאב, ניתן ליטול טבלית פרצטמול. נטילת תרופות נוגדות דלקת שאינן סטרואידיות כמשככי כאבים אינה מומלצת, מכיוון שהן עלולות לתרום לדימום.
עליך בהחלט להתקשר לרופא אם:
- אזור הניקוב גדל בגודלו;
- מופיע דימום שלא ניתן לעצור;
- אזור הדקירה האדים, הטמפרטורה עלתה, והופיעו סימנים נוספים של זיהום ושיכרון.
ביקורות
לדברי מטופלים שכבר עברו הליך טרפנוביופסיה, אין צורך לדאוג לגבי אבחון זה. מכיוון שהמניפולציה כרוכה בשימוש בהרדמה מקומית, הרגישות באזור הדקירה נעלמת, והמטופל כמעט ולא מרגיש דבר.
סיבוכים לאחר טרפנוביופסיה הם נדירים, והמטופל יכול לחזור לאורח חייו הרגיל לאחר הבדיקה. אשפוז אינו הכרחי, האדם חוזר הביתה מיד. אם מתרחשות תגובות וגטטיביות לא רצויות (סחרחורת, בחילה, קשיי נשימה, עכירות הכרה, טכיקרדיה), יש להישאר תחת פיקוח רפואי למשך זמן מה עד להתייצבות המצב.
העיקר הוא לא לדאוג מראש, לקחת תרופות הרגעה במידת הצורך ולהתכונן לתוצאה חיובית.
טרפנוביופסיה היא שיטת אבחון נדירה יחסית, המשמשת רק בחלק מהמרכזים הרפואיים והאונקולוגיים. לעתים קרובות יותר, רופאים נוהגים באפשרות הביופסיה הרגילה. טרפנוביופסיה צריכה להתבצע על ידי מומחים מוסמכים, לכן בבחירת מרפאה, עליכם להתמקד לא רק במחיר ובאיכות השירות, אלא גם בניסיון ובכישורים של הרופאים, בציוד בו נעשה שימוש וכמובן, בביקורות חיוביות של מטופלים.

