
כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
תסמונת ברוטון-סקר
המומחה הרפואי של המאמר
סקירה אחרונה: 12.07.2025
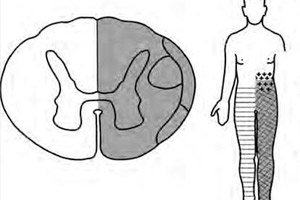
מבין מחלות הנוירולוגיות הרבות, בולטת תסמונת בראון-סיקארד, המכונה גם תסמונת המיפרפלגית או המיפלגיה של בראון-סיקארד (מיוונית המי - חצי). היא מתרחשת כתוצאה מנזק חד צדדי לחוט השדרה, ובפרט בעמוד השדרה הצווארי. [ 1 ]
המחלה מסווגת כתסמונת שיתוק, וב-ICD-10 הקוד שלה הוא G83.81.
גורם ל תסמונת בראון-סקר
ישנן סיבות שונות לתסמונת הנזק למחצית מחוט השדרה, ולרוב הנזק שלה קשור ל:
- פגיעה קהה או חודרת בחוט השדרה, שבר בחוליות בצוואר או בגב;
- דחיסה ממושכת של חוט השדרה;
- פריצת דיסק, כמו גם ספונדילוזיס של עמוד השדרה הצווארי (C1-C8);
- בליטה של דיסק עמוד השדרה באותו קטע; [ 4 ]
- גידול בחוט השדרה, כולל אנגיומה וגידול תוך-לדי;
- ציסטה ארכנואידית או גנגליון של עמוד השדרה;
- בקע תוך-דורלי בעמוד השדרה;
- המטומה אפידורלית של חוט השדרה בגובה עמוד השדרה החזי (Th1-Th12);
- דה-מיאלינציה של שורשי עצבים בעמוד השדרה הצווארי, כולל בחולים עם טרשת נפוצה.
מחלות המובילות לנזק לחלק מחוט השדרה כוללות שחפת של עמוד השדרה. והתפתחות תסמונת עקב דיסקציה של עורק החוליות, שבה זרימת הדם בכלי השדרה פוחתת עם נזק איסכמי - אוטם בחוט השדרה, נחשבת למקרה נדיר ביותר. [ 5 ], [ 6 ], [ 7 ], [ 8 ]
גורמי סיכון
בהתבסס על הגורמים העיקריים לתסמונת המיפרפלגית, גורמי הסיכון להתפתחותה הם:
- פציעות מפציעות ירי או סכין בצוואר או בגב, נפילות מגובה או תאונות דרכים;
- שינויים פתולוגיים במבני עמוד השדרה בעלי אופי ניווני, כמו גם עקמומיות לרוחב שלו (קיפוזיס);
- גידולי חוט השדרה (ראשוניים או גרורתיים);
- תהליכים דלקתיים בעמוד השדרה;
- דימומים בחוט השדרה הנגרמים כתוצאה מנזק לכלי הדם;
- זיהומים חיידקיים או ויראליים עם התפתחות שחפת, נוירוסיפיליס (tabes dorsalis), דלקת קרום המוח, שלבקת חוגרת וכו';
- טיפול ידני וקרינה, שימוש ארוך טווח בנוגדי קרישה.
פתוגנזה
הפתוגנזה של המיפרפלגיה של השדרה נגרמת על ידי שיבוש של העברה עצבית-שרירית עקב נזק לצד אחד של חוט השדרה עם הרס סיבי דרכי העצבים הצדדיות: קורטיקוספינליות (פירמידליות), ספינותלמוסיות (אקסטרה-פירמידליות), כמו גם דרכי העצבים המדיאליות של העמודות הגביות.
סיבי מסלולי העצבים המוליכים, המורכבים מנוירונים מוטוריים וחושיים והתהליכים שלהם - אקסונים, אינם הולכים ישר, אלא חוצים שוב ושוב עם המעבר לצד הנגדי. משמעות הדבר היא שנזק חד-צדדי לחוט השדרה, המעורר את התפתחות תסמונת בראון-סיקארד, מוביל לביטויים שלה הן באותו צד שבו שינוי סיבי העצבים - איפסילטרלי, והן בצד הנגדי, כלומר, הצד הנגדי של הגוף.
בהיעדר העברת אותות עצביים לאורך מערכת הקורטיקוספינלית הצידית, אובדת התפקוד המוטורי. והתוצאה של שיבוש ההולכה הנוירו-סנסורית לאורך מערכת הספינותלמית הצידית והלמניסקלית האמצעית היא אובדן נוסיצפציה (תחושות כאב) - עם היפלגיה מתמשכת, פרופריוספציה (תחושה מכנו-סנסורית של תנוחת הגוף ותנועה) ותחושות מישוש (טקטיליות), כולל טמפרטורה - עם תרמוסתזיה בולטת.
מידע נוסף בחומרים:
תסמינים תסמונת בראון-סקר
בהתאם למיקום הפגיעה בחוט השדרה, ישנם סוגים כאלה של תסמונת בראון-סיקארד כימין ושמאלי. ובהתאם לביטוי הקליני - מלא (הפוך) ולא שלם (חלקי); לרוב החולים יש צורה לא שלמה.
הסימנים הראשונים לתסמונת זו הם: אובדן תחושת כאב, חום, מגע קל, רטט ומיקום מפרקי הרגליים - מתחת לאזור השינוי בחוט השדרה (באותו צד של הגוף).
התסמינים הקליניים העיקריים משקפים נזק חצי-ממדי לחוט השדרה ומתבטאים כ:
- אובדן תפקוד מוטורי - פרפרזיס רפוי (ספסטי) או המיפרזיס (המיפלגיה) עם היחלשות הגפה התחתונה האפסילטרלית;
- אובדן תחושת כאב, תגובה כף הרגל ורגישות לטמפרטורה בצד הנגדי (מתחת לאזור הפגוע);
- קואורדינציה לקויה של תנועות - אטקסיה;
- אובדן שליטה על שלפוחית השתן והמעיים.
סיבוכים ותוצאות
סיבוכים אפשריים קשורים לאובדן רגישות (מה שמגביר את הסיכון לחתכים וכוויות) והחלשה - היפוטוניה של השרירים, אשר בתנאים של ניידות מוגבלת עלולה להוביל לאטרופיה שלהם.
ההשלכות החמורות ביותר מתרחשות כאשר התסמונת מתקדמת לשיתוק מוחלט.
אבחון תסמונת בראון-סקר
אבחון מוקדם ממלא תפקיד חיוני במניעת השלכות בלתי הפיכות של תסמונת המיפרפלגית.
נוירולוגים בוחנים את המטופל, חוקרים רפלקסים - עמוקים ושטחיים, וגם מעריכים את מידת ההפרעות התפקודיות והנוירולוגיות.
בדיקות מעבדה - בדיקות דם ביוכימיות ואימונולוגיות, כמו גם בדיקות נוזל מוחי שדרתי - עשויות להידרש במקרים מורכבים (מקור לא טראומטי של התסמונת) ולבירור האבחנה.
שיטת האבחון העיקרית היא אבחון אינסטרומנטלי: צילום רנטגן של עמוד השדרה וחוט השדרה, טומוגרפיה ממוחשבת ו- MRI של עמוד השדרה, אלקטרו-נוירומיוגרפיה, מיאלוגרפיה CT.
אבחון דיפרנציאלי
אבחנה מבדלת כוללת מחלות של נוירונים מוטוריים (בעיקר טרשת אמיוטרופית צידית), ניוון שרירים מתקדם של השדרה, פולינוירופתיות מוטוריות-חושיות תורשתיות ואטקסיות ספינוצרבלריות, תסמונות מילס והורנר, טרשת נפוצה, [ 9 ] כמעט כלהתסמונות המתחלפות הקשורות לחוט השדרה, ושבץ מוחי. [ 10 ]
למי לפנות?
יַחַס תסמונת בראון-סקר
הטיפול הסטנדרטי בהמיפלגיה של בראון-סיקארד מכוון לסיבה הבסיסית, לאחר שזוהתה בבירור. ניתן להשתמש בתרופות כדי להקל או להפחית את עוצמתם של חלק מהתסמינים.
למרות שמינונים גבוהים של קורטיקוסטרואידים משמשים בפועל, יעילותם נותרה שנויה במחלוקת.
בתסמונת בראון-סיקארד, הקשורה אטיולוגית לטרשת נפוצה, משתמשים בגורם ממריץ חיסוני, B-אימונופרון 1a.
במקרה של תסמונת בראון-סיקארד הנגרמת על ידי פריצת דיסק בין-חולייתי צווארי, נעשה שימוש בטיפול כירורגי: דיסקקטומיה, ספונדילודזיס, למינקטומיה.
והטיפול בהמטומה אפידורלית של חוט השדרה מתבצע באמצעות ניקוז כירורגי. ניתוח דקומפרסיה מומלץ לחולים עם טראומה, גידול או מורסה הגורמים לדחיסה של חוט השדרה. [ 11 ], [ 12 ]
כל החולים בתסמונת בראון-סיקארד זקוקים לשיקום מקיף, שיכול לסייע בשיקום חלקי של מיומנויות מוטוריות (בשל התפקודים המשומרים של אקסונים מוטוריים יורדים של מסלולי העצבים המוליכים). לשם כך, נעשה שימוש במגוון הליכים פיזיותרפיים, כמו גם טיפול לוקומוטורי באמצעות הליכון רובוטי עם תמיכה במשקל הגוף.
מְנִיעָה
אין אמצעי מניעה מיוחדים למניעת פגיעה חד-צדדית בחוט השדרה עם התפתחות תסמונת המיפרפלגית.
תַחֲזִית
בתסמונת בראון-סקארד, הפרוגנוזה משתנה בהתאם לאטיולוגיה שלה ולמידת הביטוי הקליני, ואינה טובה מבחינת שיפור תפקודי. יותר ממחצית החולים עם BSS מחלימים היטב, ורוב החולים הפוסט-טראומטיים משחזרים את התפקוד המוטורי. ההחלמה מואטת במשך שלושה עד שישה חודשים, והתאוששות נוירולוגית קבועה עשויה להימשך עד שנתיים. [ 13 ] אם הגירעון נמצא ברמה שבה הוא משפיע על המעי ושלפוחית השתן, החולים יכולים לשחזר את התפקוד ב-90% מהמקרים. רוב החולים משחזרים כוח מסוים בגפיים התחתונות, ורובם משיבים את יכולת ההליכה התפקודית. כאשר קיים אובדן מוטורי, ההחלמה מהירה יותר בצד הנגדי ואיטית יותר בצד השתי.

