המומחה הרפואי של המאמר
פרסומים חדשים
דלקת קרום העורקים הנודולרית
סקירה אחרונה: 23.04.2024

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
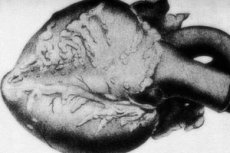
פתולוגיה נדירה - periarteritis nodosa - מלווה בנגעים של כלי עורקי בינוני וקטן. בדפנות כלי הדם מתרחשים תהליכים של חוסר ארגון של רקמת החיבור, חדירות דלקתית ושינויים טרשתיים, וכתוצאה מכך מפרצת מסומנת בבירור.[1]
שמות נוספים למחלה: polyarteritis , necrotizing arteritis, panarteritis.
אֶפִּידֶמִיוֹלוֹגִיָה
Periarteritis nodosa היא פתולוגיה מערכתית, דלקת כלי דם נמקית, פוגעת בכלי העורקים הבינוניים והקטנים מהסוג השרירי. לרוב, המחלה מתפשטת לעור, לכליות, לשרירים, למפרקים, למערכת העצבים ההיקפית, למערכת העיכול ולאיברים אחרים, לעתים רחוקות יותר לריאות. הפתולוגיה מתבטאת בדרך כלל בתחילה בסימפטומים כלליים (חום, הידרדרות כללית של הרווחה), ואז מצטרפים סימנים ספציפיים יותר.
השיטות הנפוצות ביותר לאבחון המחלה הן ביופסיה וארטריוגרפיה.
התרופות המקובלות ביותר לטיפול הן תרופות גלוקוקורטיקואידים ומדיכוי חיסון.
תדירות הגילוי של periarteritis nodosa היא בין שניים לשלושים מקרים למיליון חולים.
הגיל הממוצע של החולים הוא 45-60 שנים. גברים חולים לעתים קרובות יותר (6:1). אצל נשים, המחלה מתרחשת לעתים קרובות יותר בהתאם לסוג האסתמטי, עם התפתחות של אסתמה הסימפונות והיפראוזינופיליה.
כ-20% מהחולים שאובחנו עם periarteritis nodosa סובלים מדלקת כבד (B או C).[2], [3]
גורם ל periarteritis nodosa
מדענים עדיין לא מצאו סיבה ברורה להתפתחות של periarteritis nodosa. עם זאת, נבדלים הגורמים העיקריים הבאים של המחלה:
- תגובה לתרופות;
- זיהום ויראלי מתמשך (הפטיטיס B).
מומחים ערכו רשימה מרשימה למדי של תרופות המעורבות בהתפתחות של periarteritis nodosa. בין התרופות הללו:
- אנטיביוטיקה בטה - לקטאם;
- תכשירי מקרולידים;
- תרופות סולפה;
- קווינולונים;
- תרופות אנטי-ויראליות;
- סרה וחיסונים;
- מעכבי ספיגה חוזרת של סרוטונין סלקטיביים (פלווקסטין);
- נוגדי פרכוסים (פניטואין);
- לבודופה וקרבידופה;
- תיאזידים ומשתני לולאה;
- Hydralazine, Propylthiouracil, Minocycline וכו'.
לכל חולה שלישי או רביעי עם periarteritis nodosa היה אנטיגן משטח הפטיטיס B (HBsAg) או אימונוקומפלקסים איתו. כמו כן נקבעו אנטיגנים אחרים של הפטיטיס B (HBeAg) ונוגדנים לאנטיגן HBcAg שנוצרו במהלך שכפול ויראלי. ראוי לציין כי השכיחות של periarteritis nodosa בצרפת ירדה משמעותית בעשורים האחרונים, הודות לחיסון הנרחב נגד הפטיטיס B.
כמו כן, כאחד מכל עשרה חולים סובל מנגיף הפטיטיס C, אך מדענים עדיין לא הוכיחו את נבכי הקשר. זיהומים ויראליים אחרים נמצאים גם הם "בחשד": וירוס כשל חיסוני אנושי, ציטומגלווירוס, נגיפי אדמת ואפסטין-בר, וירוס T-לימפוטרופי מסוג I, וירוס פרבו B-19 וכו'.
יש את כל התנאים המוקדמים להציע מעורבות של חיסון נגד הפטיטיס B ושפעת בהתפתחות של periarteritis nodosa.
גורם נוסף המוצע הוא נטייה גנטית, שגם היא דורשת ראיות ומחקר נוסף.[4]
גורמי סיכון
פרי-ארטריטיס נודוסה היא מחלה שנחקרה מעט, אך אפילו כעת מומחים רואים בה פוליאטיולוגית, שכן גורמים וגורמים רבים עשויים להיות מעורבים בהתפתחותה. לעתים קרובות, נמצא קשר עם זיהומים מוקדיים: סטרפטוקוקלי, סטפילוקוקל, מיקובקטריאלי, פטרייתי, ויראלי וכו'. רגישות יתר של האדם לתרופות מסוימות, למשל, לאנטיביוטיקה וסולפנאמידים, משחקת תפקיד משמעותי. עם זאת, במקרים רבים, גם עם אבחון יסודי, לא ניתן לזהות את הגורם האטיולוגי.
להלן כמה מגורמי הסיכון שרופאים מודעים אליהם כיום:
- קטגוריית גיל מעל גיל 45, כמו גם ילדים מגיל 0 עד 7 שנים (גורם גנטי);
- שינויים פתאומיים בטמפרטורה, היפותרמיה;
- חשיפה מוגזמת לקרינה אולטרה סגולה, שימוש לרעה בכוויות שמש;
- עומס יתר פיזי ונפשי;
- כל השפעות מזיקות, כולל טראומה או ניתוח;
- הפטיטיס ומחלות כבד אחרות;
- הפרעות מטבוליות, סוכרת;
- לַחַץ יֶתֶר;
- מתן חיסונים והתמדה של HbsAg בסרום הדם.
פתוגנזה
הפתוגנזה של התרחשות periarteritis nodosa מורכבת מהיווצרות תגובה היפראלרגית של הגוף להשפעת גורמים אטיולוגיים, בפיתוח תגובה אוטואימונית של סוג אנטיגן-נוגדנים (במיוחד לדפנות כלי הדם), ביצירת קומפלקסים אימונו.
מאחר שתאי אנדותל מצוידים בקולטנים עבור מקטע IgG Fc עם חלק המשלים הראשון Clq, מנגנוני האינטראקציה בין קומפלקסים אימונו ודפנות כלי הדם מקלים. בדפנות כלי הדם יש שקיעה של קומפלקסים אימוניים, הגוררת התפתחות של תהליך דלקתי חיסוני.
קומפלקסים אימונו-קומפלקסים שנוצרו מעוררים משלים, מה שמוביל לפגיעה בקירות וליצירת רכיבים כימוקטיים המושכים נויטרופילים לאזור הפגוע.[5]
נויטרופילים מבצעים פונקציה פגוציטית ביחס לקומפלקסים אימונו, אך במקביל משתחררים אנזימים פרוטאוליטיים ליזוזומליים הפוגעים בדפנות כלי הדם. בנוסף, נויטרופילים "נדבקים" לאנדותל ובנוכחות משלים משחררים רדיקלי חמצן פעילים המעוררים נזק לכלי הדם. במקביל, שחרור האנדותל של גורמים המעדיפים קרישת דם מוגברת והיווצרות קרישי דם בכלי הדם המושפעים מוגבר.
תסמינים periarteritis nodosa
פריארטריטיס נודוסה מתגלה כביטויים לא ספציפיים נפוצים: לאדם יש טמפרטורה מוגברת כל הזמן, הוא יורד במשקל בהדרגה, כאב בשרירים ובמפרקים מטרידים.
עלייה בטמפרטורה בצורה של חום מתמשך אופיינית ל-98-100% מהמקרים: עקומת הטמפרטורה היא מהסוג הלא נכון, אין תגובה לטיפול אנטיביוטי, אך טיפול בקורטיקוסטרואידים יעיל. הטמפרטורה עשויה לאחר מכן להתנרמל, על רקע התפתחות של פתולוגיה מרובת איברים.
כריית החולים היא פתוגנומית. בחלק מהחולים, המשקל מופחת ב-35-40 ק"ג תוך מספר חודשים. יחד עם זאת, מידת הרזון עולה על זו שבאונקופתולוגיות.
כאב בשרירים ובמפרקים אופייני במיוחד לשלב הראשוני של דלקת קרום העורקים הנודולרית. כאב בעיקר משפיע לעתים קרובות על מפרקים גדולים ושרירי שוק.[6]
פתולוגיות מרובות של איברים מחולקים למספר סוגים, אשר קובעים את הסימפטומים של המחלה:
- עם פגיעה בכלי הכליה (וזה מתרחש ברוב החולים), יש עלייה בלחץ הדם. יתר לחץ דם מתמשך, מתמשך, גורם לדרגה חמורה של רטינופתיה. אובדן תפקוד ראייה אפשרי. בדיקת שתן מגלה פרוטאינוריה (עד 3 גרם ליום), מיקרו או מאקרוהמטוריה. במקרים מסוימים, כלי הדם התרחב על ידי קרעי המפרצת ויצרו דימום פרירנל. אי ספיקת כליות מתפתחת במהלך שלוש השנים הראשונות של המחלה.
- אם הכלים הממוקמים בחלל הבטן פגומים, התסמינים מופיעים כבר בשלב מוקדם של periarteritis nodosa. התסמינים העיקריים הם כאב מפוזר בבטן, מתמשך ומתקדם. הפרעות דיספפטיות מצוינות: שלשול מעורב בדם עד עשר פעמים ביום, כחוש, התקפי בחילות והקאות. אם מתרחש ניקוב כיבי, מתפתחים סימנים של דלקת צפק חריפה. קיים סיכון לדימום במערכת העיכול.
- עם התבוסה של כלי הדם הכליליים, כאב בלב אינו אופייני. יש התקפי לב, בעיקר אופי קטן מוקד. תופעות קרדיווסקלרוזיס מתגברות במהירות, מה שגורר הופעת הפרעות קצב, סימנים של אי ספיקת לב.
- כאשר מערכת הנשימה מושפעת, מתגלים ברונכוספזם, היפראוזינופיליה וחדירים אאוזינופיליים לריאות. היווצרות של דלקת כלי דם של הריאות אופיינית: המחלה מלווה בשיעול, הפרשות ליחה מועטות, לעתים רחוקות יותר - המופטיזיס, המחמירה על ידי תסמינים של תפקוד נשימתי לא מספיק. בצילום הרנטגן, דפוס כלי דם משופר בחדות מוצג בצורה של ריאה גדושה, חדירת רקמת הריאה (בעיקר באזור הבסיס).
- כאשר מערכת העצבים ההיקפית מעורבת בתהליך, מציינים פולי ודלקת חד-נויר אסימטרית. החולה מודאג מכאבים עזים, חוסר תחושה, לפעמים חולשת שרירים. הרגליים מושפעות יותר, לעתים רחוקות יותר הידיים. חלק מהחולים מפתחים polymyeloradiculoneuritis, paresis של הרגליים והידיים. לעתים קרובות, גושים מוזרים נמצאים לאורך גזעי כלי הדם, כיבים ומוקדי נמק של העור. נמק אפשרי של רקמות רכות והתפתחות של סיבוכים גנגרניים.
סימנים ראשונים
התמונה הקלינית הראשונית של periarteritis nodosa מתגלה כחום, תחושת עייפות רבה, הזעות לילה מוגברות, אובדן תיאבון וכבוש, חולשת שרירים (מורגשת במיוחד בגפיים). חולים רבים מפתחים כאבי שרירים, המלווים במיוזיטיס איסכמית מוקדית וכאבי מפרקים. השרירים המושפעים מאבדים את כוחם, התפתחות תהליכים דלקתיים במפרקים אפשריים.[7]
חומרת הסימנים הראשונים שונה, התלויה במידה רבה יותר באיבר או מערכת האיברים המושפעים:
- תבוסה של מערכת העצבים ההיקפית מתבטאת בהפרעות מוטוריות ותחושתיות של העצבים האולנריים, החציוניים והפרונאליים, אפשר גם לפתח פולינורופתיה סימטרית דיסטלי;
- מערכת העצבים המרכזית מגיבה לפתולוגיה בכאבי ראש, שבץ מוחי (איסכמי ודימומי) שכיחים פחות על רקע לחץ דם גבוה;
- פגיעה בכליות מתבטאת ביתר לחץ דם עורקי, ירידה בכמות השתן היומית, אורמיה, שינויים כלליים במשקעי שתן, הופעת דם וחלבון בשתן בהיעדר גבס תאי, כאבי גב ובמקרים חמורים סימנים. של אי ספיקת כליות;
- מערכת העיכול מרגישה את עצמה עם כאבים בכבד ובבטן, בחילות, הקאות, שלשולים, תסמינים של חוסר ספיגה, ניקוב מעי ודלקת הצפק;
- מהצד של הלב, ייתכן שלא יהיו סימנים פתולוגיים, או מופיעים תסמינים של אי ספיקת לב;
- על העור יש livedo reticularis, גושים כואבים אדומים, פריחה בצורת שלפוחית או שלפוחית, אזורים של נמק ונגעים כיבים;
- איברי המין מושפעים מסוג אורכיטיס, האשכים הופכים לכאובים.
נזק לכליות בדלקת קרום העורקים הנודולרית
הכליות מושפעות ביותר מ-60% מהחולים עם periarteritis nodosa. יתרה מכך, ביותר מ-40% מהמקרים, הנגע הוא אי ספיקת כליות.
הסבירות לפתח הפרעות בכליות תלויה במגדר ובקטגוריית הגיל של החולים, בנוכחות פתולוגיות של שרירי השלד, מערכת המסתמים של הלב ומערכת העצבים ההיקפית, בסוג מהלך ושלב המחלה, נוכחות של אנטיגן הפטיטיס ויראלי וערכים קרדיווסקולריים.
קצב ההתפתחות של נפרופתיה נקבע ישירות על ידי רמת חלבון C-reactive וגורם שגרוני בדם.
הפרעות כליות ב- periarteritis nodosa נובעות מהיצרות והופעת מיקרו מפרצות של כלי הכליה. מידת השינויים הפתולוגיים עומדת בקורלציה עם חומרת ההפרעות של מערכת העצבים. יש להבין כי פגיעה בכליות מפחיתה באופן דרמטי את סיכויי ההישרדות של החולים. עם זאת, נושא זה של ההשפעה של הפרעות מסוימות בתפקוד הכליות על מהלך periarteritis nodosa לא נחקר מספיק.
התהליך הדלקתי מתרחב בדרך כלל לכלי עורקים בין-לובריים ולעתים רחוקות יותר עד לעורקים. ככל הנראה, גלומרולונפריטיס אינו אופייני ל- periarteritis nodosa ומופיע בעיקר על רקע אנגייטיס מיקרוסקופי.
ההחמרה המהירה של אי ספיקת כליות נובעת מהתקפי לב רבים בכליות.[8]
אִי סְפִיקַת הַלֵב
תמונת התבוסה של המנגנון הקרדיווסקולרי מצוינת בכל מקרה שני מתוך עשרה. הפתולוגיה מתבטאת בשינויים היפרטרופיים בחדר השמאלי, קצב לב מוגבר והפרעות קצב לב. דלקת של כלי הדם הכליליים ב- periarteritis nodosa יכולה לעורר את המראה של אנגינה פקטוריס והתפתחות של אוטם שריר הלב.
בהכנות מאקרו, ביותר מ-10% מהמקרים מתגלים עיבויים נודולריים מסוג מחרוזת תפילה, מכמה מילימטרים ועד כמה סנטימטרים בקוטר (עד 5.5 ס"מ במקרה של פגיעה בגזעי כלי דם גדולים). הקטע מראה מפרצת, לרוב עם מילוי פקקת. את תפקיד האבחון הסופי ממלאת היסטולוגיה. מאפיין אופייני של periarteritis nodosa הוא נגע וסקולרי פולימורפי. יש שילוב של סוגים שונים של חוסר ארגון של רקמת חיבור:[9]
- נפיחות רירית, שינויים פיברינואידים עם טרשת נוספת;
- היצרות של לומן כלי הדם (עד למחיקה), היווצרות קרישי דם, מפרצת, במקרים חמורים - קרע של כלי דם.
שינויים בכלי הדם הופכים לטריגר בהתפתחות נמק, תהליכים אטרופיים וטרשתיים, שטפי דם. לחלק מהחולים יש פלביטיס.
בלב מוצאים ניוון של השכבה השומנית של האפיקרדיום, ניוון שריר הלב חום וביתר לחץ דם היפרטרופיה של החדר השמאלי. עם נגעים כליליים מתפתחים נמק שריר הלב, ניוון וניוון של סיבי שריר. אוטמי שריר הלב הם נדירים יחסית - בעיקר עקב היווצרות זרימת דם צדדית. Thrombovasculitis נמצא בגזעי העורקים הכליליים.[10]
ביטויי עור של periarteritis nodosa
סימני עור של המחלה נצפים בכל חולה שני עם periarteritis nodosa. לעתים קרובות הופעת פריחות הופכת לראשון, או לאחד הסימנים הראשונים להפרה. תסמינים אופייניים הם:
- פריחה שלפוחית ובולוסית;
- וסקולרית papulo-petechial purpura;
- לפעמים - הופעת אלמנטים נודולריים תת עוריים.
באופן כללי, ביטויי העור של periarteritis nodosa הם הטרוגניים ומגוונים. סימנים כלליים עשויים להיות:
- אופי הפריחה הוא דלקתי;
- הפריחה היא סימטרית;
- יש נטייה לנפיחות, שינויים נמקיים ודימומים;
- בשלב הראשוני, הפריחה ממוקמת באזור הגפיים התחתונות;
- צוין פולימורפיזם אבולוציוני;
- יש קשר עם זיהומים קיימים, תרופות, שינויי טמפרטורה, תהליכים אלרגיים, פתולוגיות אוטואימוניות, הפרעה בזרימת הורידים.
נגעי עור משתנים במגוון, החל ממקולות, גושים ופורפורה ועד לנמק, כיבים ושחיקות.
דלקת קרום העורקים הנודולרית בילדים
Polyarteritis לנוער היא צורה של polyarteritis nodosa שנמצאת בעיקר בחולים ילדים. וריאנט זה של מהלך המחלה נבדל על ידי מרכיב היפררגי, רוב הכלים ההיקפיים פגומים, קיים סיכון ניכר לפתח סיבוכים thromboangiitis בצורה של נמק רקמה יבשה, תהליכים גנגרניים. הפרעות קרביות חלשות יחסית ואינן משפיעות על תוצאות הפתולוגיה, אך ישנה נטייה למהלך ארוך עם הישנות תקופתיות.
לצורה הקלאסית של דלקת עורקים צעירים יש מהלך חמור: נזק לכליות, לחץ דם גבוה, איסכמיה בבטן, משברים בכלי דם במוח, דלקת של כלי הדם הכליליים, דלקת כלי דם ריאתית ודלקות מונונריות רבות.
בין הגורמים למחלה נחשבים בעיקר גורמים אלרגיים וזיהומיים. הצורה הקלאסית של periarteritis nodosa קשורה לזיהום נגיפי של הפטיטיס B. לעתים קרובות הופעת המחלה מצוינת יחד עם זיהומים נגיפיים חריפים בדרכי הנשימה, דלקת אוזן תיכונה ודלקת שקדים, מעט פחות עם כניסת חיסונים או טיפול תרופתי. גם נטייה גנטית אינה נכללת: לעתים קרובות, פתולוגיות ראומטולוגיות, אלרגיות או כלי דם נמצאות אצל קרובי משפחה ישירים של ילד חולה.
השכיחות של periarteritis nodosa בילדות אינה ידועה: המחלה מאובחנת לעיתים רחוקות מאוד.
פתוגנזה נובעת לעתים קרובות מתהליכים אימונוקומפלקסים עם עלייה בפעילות המשלים והצטברות לויקוציטים באזור הקיבוע של אימונוקומפלקסים. תגובה דלקתית מתרחשת בקירות של גזעי עורקים בקליבר קטן ובינוני. כתוצאה מכך, מתפתחת דלקת כלי דם פרוליפרטיבית-הרסנית, מיטת כלי הדם מעוותת, זרימת הדם מעוכבת, התכונות הריאולוגיות והקרישיות של הדם מופרעות, מציינים פקקת ואיסכמיה ברקמות. בהדרגה נוצר פיברוזיס בקיר, נוצרות מפרצת בגודל קוטר של עד 10 מ"מ.
שלבים
דלקת קרום העורקים יכולה להתרחש בשלבים חוזרים אקוטיים, תת אקוטיים וכרוניים.
- השלב החריף מאופיין בתקופה ראשונית קצרה, עם הכללה אינטנסיבית של נגעים בכלי הדם. מהלך המחלה חמור מרגע הופעתה. למטופל יש חום גבוה מסוג חום מתפוגג, הזעה מרובה, כאבי פרקים עזים, מיאלגיה, כאבי בטן. עם התבוסה של מחזור הדם ההיקפי, מתרחשת היווצרות מהירה של מוקדים רחבים של נמק עורי, ומתפתח תהליך גנגרני דיסטלי. עם נזק לאיברים פנימיים, משברים אינטנסיביים של כלי דם-מוחיים, אוטם שריר הלב, פולינויריטיס ונמק מעיים. ניתן לעקוב אחר התקופה החריפה במשך 2-3 חודשים או יותר, עד שנה.
- השלב התת-אקוטי מתחיל בהדרגה, בעיקר בחולים עם לוקליזציה דומיננטית של התהליך הפתולוגי באזור האיברים הפנימיים. במשך מספר חודשים, לחולים יש טמפרטורה תת חום, או שהטמפרטורה עולה מעת לעת לשיעורים גבוהים. יש כרייה מתקדמת, מפרקים וכאבי ראש. לאחר מכן, יש התפתחות חריפה של משבר מוחי, או תסמונת בטן, או פולינויריטיס. הפתולוגיה נשארת פעילה עד שלוש שנים.
- ניתן לראות את השלב הכרוני בתהליכי מחלה חריפים ותת-חריפים כאחד. חולים מתחילים תקופות מתחלפות של החמרה והיעלמות של סימפטומים. במהלך השנים הראשונות, הישנות מתרחשות כל שישה חודשים, ואז ההפוגות עשויות להתארך.
דלקת קרום העורקים הנודולרית חריפה
השלב החריף של periarteritis nodosa ממשיך בדרך כלל בצורה חמורה, מכיוון שאיברים חיוניים מסוימים מושפעים. בנוסף לביטויים הקליניים, הערכת פעילות המחלה מושפעת גם ממדדים לשינויים במעבדה, אם כי אינם ספציפיים מספיק. תיתכן עלייה של ESR, אאוזינופיליה, לויקוציטוזיס, עלייה בגמא גלובולינים וכמות CEC, ירידה ברמת המשלים.
Periarteritis nodosa מאופיינת בקורס פולמיננטי או בשלבים אקוטיים תקופתיים על רקע התקדמות מתמדת של הפתולוגיה. תוצאה קטלנית יכולה להתרחש כמעט בכל זמן עם התפתחות של אי ספיקת כליות או קרדיווסקולרית, פגיעה במערכת העיכול (אוטם מעי מחורר מסכן חיים במיוחד). ההפרעה בכליות, בלב ובמערכת העצבים המרכזית מחמירה לעיתים קרובות על ידי יתר לחץ דם עורקי מתמשך, מה שמוביל לסיבוכים מאוחרים חמורים, שעלולים לגרום גם למוות של החולה. בהיעדר טיפול, שיעור ההישרדות לחמש שנים מוערך בכ-13%.[11]
סיבוכים ותוצאות
חומרת מצבם של החולים והסבירות לסיבוכים נובעים מעלייה מתמדת בלחץ הדם, עד 220/110-240/170 מ"מ כספית. אומנות.
השלב הפעיל של המחלה מסתיים לעתים קרובות בהפרעות במחזור הדם המוחין. התקדמות הפתולוגיה מובילה לעובדה שיתר לחץ דם הופך לממאיר, בצקת מוחית מתרחשת, בחלק מהחולים מתפתחת אי ספיקת כליות כרונית, דימום מוחי וקרע בכליות.
לעתים קרובות, נוצרת תסמונת כלייתית, מתפתחת איסכמיה של מנגנון הכליה juxtaglomerular ומנגנון של מערכת רנין-אנגיוטנסין-אלדוסטרון מופרע.
מצד מערכת העיכול מציינים התפתחות של כיבים מקומיים ומפוזרים, מוקדי נמק וגנגרנה של המעי, דלקת של התוספתן. לחולים יש תסמונת כאבי בטן עזים, עלול להתפתח דימום מעיים, מופיעים סימנים של גירוי בצפק. להפרעות דלקתיות במעיים אין סימנים היסטולוגיים של קוליטיס כיבית. ייתכנו דימום פנימי, דלקת לבלב עם לבלב, אוטם של הטחול והכבד.
פגיעה במערכת העצבים יכולה להסתבך על ידי התפתחות של משבר כלי דם מוחי, המתבטא באופן פתאומי, עם כאבי ראש והקאות. אז החולה מאבד את ההכרה, עוויתות קלוניות וטוניות, יתר לחץ דם פתאומי מצוינים. לאחר התקף מופיעים לרוב נגעים במוח, המלווים בשיתוק מבט, דיפלופיה, ניסטגמוס, אסימטריה בפנים ולקות ראייה.
באופן כללי, periarteritis nodosa היא פתולוגיה מסכנת חיים ודורשת אבחון מוקדם ככל האפשר וטיפול קבוע אגרסיבי. רק בתנאים כאלה ניתן להשיג הפוגה יציבה ולהימנע מהתפתחות של השלכות מסוכנות חמורות.
תוצאה של דלקת קרום העורקים הנודולרית
ליותר מ-70% מהחולים עם periarteritis nodosa יש עלייה בלחץ הדם והתפתחות סימנים של אי ספיקת כליות מתקדמת ב-60 הימים הראשונים מהופעת המחלה. תיתכן פגיעה במערכת העצבים, עם שימור הרגישות, אך הגבלת הפעילות המוטורית.
הכלים של חלל הבטן עלולים להיות דלקתיים, וכתוצאה מכך כאבי בטן עזים. סיבוכים מסוכנים הופכים לרוב לכיבים בקיבה ובמעיים, נמק של כיס המרה, ניקוב ודלקת הצפק.
כלי הדם הכליליים נפגעים בתדירות נמוכה יותר, אך התוצאה הבאה אפשרית גם היא: חולים מפתחים אוטם שריר הלב. כאשר כלי הדם נפגעים, מתרחשים שבץ מוחי.
בהיעדר טיפול, כמעט כל החולים מתים במהלך השנים הראשונות מתחילת הפתולוגיה. הבעיות השכיחות ביותר המובילות למוות: דלקת עורקים נרחבת, תהליכים זיהומיים, התקף לב, שבץ מוחי.
אבחון periarteritis nodosa
אמצעי אבחון מתחילים באיסוף תלונות מהמטופל. תשומת לב מיוחדת נמשכת לנוכחות של פריחות, היווצרות מוקדים נמקיים ונגעים בעור כיבי, כאבים באזור הפריחה, במפרקים, בגוף, בגפיים, בשרירים וכן לחולשה כללית.
בדיקה חיצונית של העור והמפרקים היא חובה, מיקום הפריחות ואזור הכאב מוערך. נגעים מוחשים בקפידה.
כדי להעריך את רמת פעילות המחלה, מבוצעות בדיקות מעבדה:
- בדיקת דם קלינית כללית מפורטת;
- בדיקת דם ביוכימית טיפולית כללית;
- הערכת רמת האימונוגלובולינים בסרום בדם;
- מחקר של רמת המשלים עם חלקיו בדם;
- הערכת ריכוז חלבון C-reactive בפלזמה בדם;
- קביעת גורם שגרוני;
- בדיקה כללית של נוזל השתן.
עם periarteritis nodosa, המטוריה, cylindruria ופרוטאינוריה נמצאים בשתן. בדיקת דם מגלה לויקוציטוזיס נויטרופילי, אנמיה וטרומבוציטוזיס. התמונה הביוכימית מיוצגת על ידי עלייה בשברים של γ ו-α2-globulins, פיברין, חומצות סיאליות, seromucoid, חלבון C-reactive.
אבחון אינסטרומנטלי מתבצע כדי להבהיר את האבחנה. בפרט מבצעים ביופסיה של שריר-שלד: בחומר הביולוגי הנלקח מהרגל התחתונה או מדופן הבטן הקדמי, מוצאים הסתננות דלקתית ואזורי נמק בדפנות כלי הדם.
דלקת קרום העורקים מלווה לעתים קרובות בשינויים בכלי דם מפרצת הנראים במהלך בדיקת קרקעית העין.
אולטרסאונד דופלר של כלי הכליה עוזר לקבוע את ההיצרות שלהם. רדיוגרפיה רגילה של חזה מדמיינת עלייה בדפוס הריאות והפרה של התצורה שלה. אלקטרוקרדיוגרמה ובדיקת אולטרסאונד של הלב יכולים לזהות קרדיופתיה.
מיקרו-תכשיר שניתן להשתמש בו למחקר הוא העורק המזנטרי בשלב האקסודטיבי או ההתרבותי של דלקת העורקים, רקמות תת עוריות, עצב סורלי ושרירים. דגימות כבד וכליות עלולות לתת תוצאה שלילית שגויה עקב טעות בדגימה. בנוסף, ביופסיה כזו עלולה לגרום לדימום ממיקרו מפרצות לא מאובחנים.
תכשיר מאקרו בצורה של רקמה שנכרתה שעברה שינוי פתולוגי קבוע בתמיסה של אתנול, כלורהקסידין, פורמלין לבדיקה היסטולוגית נוספת.
ביופסיה של רקמה שאינה מושפעת מפתולוגיה אינה מעשית, שכן periarteritis nodosa יש אופי מוקד. לכן נלקחת רקמה לביופסיה, שהנגע שלה מאושר על ידי מחקר קליני.
אם התמונה הקלינית היא מינימלית או נעדרת, אז אלקטרומיוגרפיה והליכי הערכת הולכה עצבית יכולים לזהות את האזור של הביופסיה המוצעת. במקרה של נזק לעור, עדיף להסיר חומר ביולוגי משכבות עמוקות או PZhK, למעט שכבות פני השטח (הדגימו אינדיקטורים שגויים). לעתים קרובות גם ביופסיית אשכים אינה מתאימה.
קריטריונים לאבחון
האבחנה של דלקת קרום העורקים הנודולרית נעשית על סמך נתוני האנמנזה, על התסמינים האופייניים, על תוצאות אבחון מעבדה. ראוי לציין כי שינויים בפרמטרים במעבדה אינם ספציפיים, מכיוון שהם משקפים בעיקר את שלב הפעילות הפתולוגית. בהתחשב בכך, מומחים מבחינים בקריטריונים האבחוניים הבאים למחלה:
- כאבים בשרירים (במיוחד בגפיים התחתונות), חולשה כללית. מיאלגיה מפוזרת, לא משפיעה על אזור הגב התחתון והכתפיים.
- כאבים באשכים, לא קשורים לתהליכים זיהומיים או לפציעות טראומטיות.
- ציאנוזה לא אחידה על עור הגפיים והגוף, כמו livedo reticularis.
- ירידה במשקל של יותר מ-4 ק"ג, שאינה קשורה לדיאטות ושינויים תזונתיים אחרים.
- פולינוירופתיה או מונונוריטיס עם כל הסימנים הנוירולוגיים.
- עלייה בלחץ הדם הדיאסטולי מעל 90 מ"מ כספית. אומנות.
- עלייה באוריאה בדם (יותר מ-14.4 ממול/ליטר - 40 מ"ג%) ובקריאטינין (יותר מ-133 מיקרומול/ליטר - 1.5 מ"ג%), שאינה קשורה להתייבשות או לחסימת דרכי השתן.
- נוכחות של HBsAg, או הנוגדנים התואמים בדם (הפטיטיס ויראלית B).
- שינויים כלי דם על העורקים בצורה של מפרצת וחסימות של כלי עורקי קרביים, ללא קשר לשינויים טרשתיים, תהליכים דיספלסטיים פיברו-שריריים ופתולוגיות לא דלקתיות אחרות.
- זיהוי חדירת תאים גרנולוציטיים ומונו-גרעיניים לדפנות כלי הדם במהלך אבחון מורפולוגי של חומר ביולוגי שנלקח מכלי עורקים בקליבר קטן ובינוני.
אישור של לפחות שלושה קריטריונים מאפשר לבצע אבחנה של periarteritis nodosa.
מִיוּן
אין סיווג מקובל של דלקת קרום העורקים הנודולרית. מומחים בדרך כלל מבצעים שיטתיות של המחלה על פי סימנים אטיולוגיים ופתוגנטיים, על פי מאפיינים היסטולוגיים, חומרת הקורס והתמונה הקלינית. הרוב המכריע של המתרגלים משתמשים בסיווג מורפולוגי המבוסס על שינויים קליניים ברקמות, על עומק הלוקליזציה וקליבר כלי הדם הפגועים.
הסוגים הקליניים הבאים של המחלה מחולקים:
- הגרסה הקלאסית (כלייתית-ויסצרלית, כלייתית-פולינוירית) מאופיינת בפגיעה בכליות, במערכת העצבים המרכזית, במערכת העצבים ההיקפית, בלב ובמערכת העיכול.
- וריאנט מונואורגני-נודולרי - סוג מתון של פתולוגיה, המתבטא ב- visceropathy.
- הווריאציה הדרמטו-תרומבנגית היא צורה מתקדמת לאט, המלווה בעלייה בלחץ הדם, התפתחות של דלקת עצבים ופגיעה בזרימת הדם ההיקפית עקב הופעת גושים לאורך לומן כלי הדם.
- וריאנט ריאתי (אסתמטי) - מתבטא בשינויים בריאות, אסטמה של הסימפונות.
על פי הסיווג הבינלאומי ICD-10, דלקת כלי דם נודולרית תופסת את סוג M30 עם התפלגות הבאה:
- M30.1 - סוג אלרגי עם נזק לריאות.
- M30.2 - סוג נוער.
- M30.3 - שינויים ברקמות הריריות והכליות (תסמונת קוואסאקי).
- M30.8 - תנאים אחרים.
על פי אופי המהלך של דלקת קרום העורקים הנודולרית, צורות הפתולוגיה הבאות מחולקות:
- הצורה הפולמיננטית היא תהליך ממאיר שבו הכליות מושפעות, מתרחשת פקקת של כלי המעי, נמק של לולאות המעיים. הפרוגנוזה שלילית במיוחד, החולה מת תוך שנה מהופעת המחלה.
- הצורה המהירה לא מתקדמת מהר מדי, אבל חוץ מזה יש הרבה מן המשותף עם המהלך הפולמיננטי. ההישרדות גרועה, לעתים קרובות חולים מתים מקרע פתאומי של עורק הכליה.
- הצורה החוזרת מאופיינת בהשעיית תהליך המחלה כתוצאה מהטיפול. עם זאת, צמיחת הפתולוגיה מתחדשת עם ירידה במינון התרופות, או בהשפעת גורמים מעוררים אחרים - למשל, על רקע התפתחות של תהליך זיהומי-דלקתי.
- הצורה האיטית היא לרוב תרומבואנגיטית. זה משתרע לעצבים היקפיים וכלי הדם. המחלה יכולה להגביר בהדרגה את עוצמתה במשך עשור ואף יותר, בתנאי שלא יהיו סיבוכים רציניים. החולה הופך לנכה, הוא זקוק לטיפול מתמשך מתמיד.
- הצורה השפירה נחשבת לגרסה הקלה ביותר של periarteritis nodosa. המחלה ממשיכה בבידוד, הביטויים העיקריים נמצאים רק על העור, יש תקופות ארוכות של הפוגה. שיעור ההישרדות של החולים גבוה יחסית - בכפוף לטיפול מוכשר וקבוע.
הנחיות קליניות
האבחנה של periarteritis nodosa צריכה להיות מבוססת על הביטויים הקליניים הרלוונטיים ונתוני אבחון מעבדה. ערכי ביופסיה חיוביים חשובים לאישור המחלה. יש צורך באבחון מוקדם ככל האפשר: יש להתחיל טיפול דחוף-אגרסיבי לפני שהפתולוגיה תתפשט לאיברים חיוניים.
תסמינים קליניים ב- periarteritis nodosa נבדלים על ידי פולימורפיזם בולט. תסמיני המחלה עם ובלי HBV דומים. ההתפתחות החריפה ביותר אופיינית לפתולוגיה של תחילת התרופה.
לחולים עם חשד ל- periarteritis nodosa מומלץ לבצע היסטולוגיה החושפת תמונה אופיינית של דלקת עורקים נמקית מוקדית עם חדירת תאים מעורבים בדופן כלי הדם. האינפורמטיבי ביותר נחשב לביופסיה של שרירי השלד. במהלך הביופסיה של האיברים הפנימיים, הסיכון לדימום פנימי עולה באופן משמעותי.
כדי לקבוע את טקטיקת הטיפול, יש לחלק חולים עם periarteritis nodosa לפי חומרת הפתולוגיה, כמו גם סוג ההתנגדות של מהלך המחלה, שאינו מאופיין בהתפתחות סימפטומטית הפוכה, או אפילו עלייה בקליניקה. פעילות בתגובה לטיפול פתוגני קלאסי של חודש וחצי.
אבחון דיפרנציאלי
פרי-ארטריטיס nodosa מובחן בעיקר מפתולוגיות סיסטמיות ידועות אחרות המשפיעות על רקמת החיבור.
- דלקת עורקים מיקרוסקופית היא צורה של דלקת כלי דם נמקית הפוגעת בכלים נימיים, כמו גם ורידים ועורקים, עם היווצרות נוגדנים אנטי-נויטרופילים. עבור המחלה, המראה של גלומרולונפריטיס אופייני, עלייה הדרגתית מאוחרת בלחץ הדם, אי ספיקת כליות גוברת במהירות, התפתחות של דלקת מכתשית נמקית ודימום ריאתי.
- גרנולומטוזיס של Wegener מלווה בהתפתחות של שינויים הרסניים ברקמות. כיבים מופיעים על הרקמה הרירית של חלל האף, מחיצת האף מחוררת ורקמת הריאה מתפרקת. לעתים קרובות מזוהים נוגדנים אנטי-נויטרופילים.
- דלקת כלי דם שגרונית מאופיינת בהופעת נגעים כיבים טרופיים על הרגליים, התפתחות פולינורופתיה. במהלך האבחון, מידת התסמונת המפרקית מוערכת בהכרח (נוכחות של דלקת מפרקים שחיקה עם הפרה של תצורת המפרקים), מזוהה גורם שגרוני.
בנוסף, ביטויי עור הדומים ל- periarteritis nodosa מופיעים על רקע תסחיף ספטי, מיקסומה פרוזדורית שמאלית. חשוב לשלול מצבי ספיגה עוד לפני השימוש בתרופות מדכאות חיסוניות לטיפול ב- periarteritis nodosa.
שילוב של תסמינים כמו פולינוירופתיה, חום, פוליארתריטיס נמצא בחולים עם מחלת ליים (שם אחר הוא בורליוזיס). כדי לא לכלול את המחלה, יש צורך להתחקות אחר ההיסטוריה האפידמיולוגית. הרגעים המאפשרים לך לחשוד בבורליוזיס הם כדלקמן:
- עקיצות קרציות;
- ביקורים באזורי מוקד טבעיים בתקופת פעילות קרציות מיוחדת (סוף האביב - תחילת הסתיו).
לשם אבחנה מבוצעת בדיקת דם לבדיקת הימצאות נוגדנים לבורליה.
למי לפנות?
יַחַס periarteritis nodosa
הטיפול צריך להיות מוקדם וממושך ככל האפשר, עם מינוי של משטר טיפולי פרטני, בהתאם לחומרת התסמינים הקליניים ולשלב של periarteritis nodosa.
בתקופה החריפה, מנוחה במיטה היא חובה, וזה חשוב במיוחד אם המוקדים הפתולוגיים של periarteritis nodosa ממוקמים על הגפיים התחתונות.
הגישה לטיפול היא תמיד מורכבת, עם תוספת מומלצת של Cyclophosphamide (דרך הפה ב-2 מ"ג/ק"ג ליום), המעדיפה את האצת תחילת ההפוגה וירידה בתדירות ההחמרות. כדי למנוע סיבוכים זיהומיים, Cyclophosphamide משמש רק בהיעדר יעילות של Prednisolone.
באופן כללי, הטיפול לרוב אינו יעיל. עוצמת התמונה הקלינית יכולה להיחלש על ידי מינוי מוקדם של Prednisolone בכמות של לפחות 60 מ"ג ליום דרך הפה. לחולים ילדים, ראוי לרשום אימונוגלובולין תקין למתן תוך ורידי.
איכות הטיפול מוערכת בנוכחות דינמיקה חיובית במהלך הקליני, עם התייצבות של ערכי מעבדה ואימונולוגיים וירידה בפעילות התגובה הדלקתית.
מומלץ תיקון או חיסול רדיקלי של פתולוגיות נלוות שיכולות להשפיע לרעה על מהלך periarteritis nodosa. פתולוגיות כאלה כוללות מוקדים של דלקת כרונית, סוכרת, שרירנים ברחם, אי ספיקת ורידים כרונית וכו'.
טיפול חיצוני בשחיקות וכיבים כרוך בשימוש בתמיסות 1-2% של צבעי אנילין, תכשירי משחת אפיתל (Solcoseryl), משחות הורמונליות, סוכני אנזימים (Iruskol, Himopsin), יישום של Dimexide. בקשרים להחיל חום יבש.
תרופות
תרופות היעילות בטיפול בדלקת periarteritis nodosa:
- גלוקוקורטיקואידים: פרדניזולון 1 מ"ג/ק"ג פעמיים ביום דרך הפה למשך חודשיים, עם הפחתה נוספת במינון ל-5-10 מ"ג ליום בבוקר (יום אחרי יום) עד להיעלמות התסמינים הקליניים. תופעות לוואי אפשריות: החמרה או התפתחות של כיבים בקיבה ובתריסריון, חסינות מוחלשת, בצקות, אוסטאופורוזיס, הפרשה של הורמוני מין, קטרקט, גלאוקומה.
- מדכאי חיסון (אם הגלוקוקורטיקואידים אינם יעילים), ציטוסטטים (אזאתיופרין בשלב הפתולוגיה הפעיל, 2-4 מ"ג/ק"ג ליום למשך חודש, עם מעבר נוסף למינון תחזוקה של 50-100 מ"ג ליום למשך חודש וחצי עד שנתיים), Cyclophosphamide דרך הפה 1-2 מ"ג/ק"ג ליום למשך שבועיים עם ירידה הדרגתית נוספת במינון. עם עלייה אינטנסיבית בתהליך הפתולוגי, 4 מ"ג / ק"ג ליום נקבעים למשך שלושה ימים, ולאחר מכן 2 מ"ג / ק"ג ליום למשך שבוע, עם ירידה הדרגתית במינון במשך שלושה חודשים. משך הטיפול הכולל הוא שנה אחת לפחות. תופעות לוואי אפשריות: דיכוי של המערכת ההמטופואטית, עמידות מופחתת לזיהומים.
- טיפול בדופק בצורה של Methylprednisolone 1000 מ"ג או Dexamethasone 2 מ"ג/ק"ג ליום תוך ורידי למשך שלושה ימים. במקביל, ביום הראשון, Cyclophosphamide ניתנת במינון של 10-15 מ"ג/ק"ג ליום.
משטר טיפול משולב עם שימוש בגלוקוקורטיקואידים וציטוסטטים מוצדק:
- טיפול efferent בצורה של plasmapheresis, lymphocytopheresis, immunosorption;
- טיפול בנוגדי קרישה (הפרין 5,000 יחידות 4 פעמים ביום, אנוקסיפרין 20 מ"ג מדי יום תת עורי, נדרופארין 0.3 מ"ג מדי יום תת עורי;
- טיפול נגד טסיות (Pentoxifylline 200-600 מ"ג ליום דרך הפה, או 200-300 מ"ג ליום תוך ורידי; Dipyridamole 150-200 מ"ג ליום; Reopoliglyukin 400 מ"ג טפטוף תוך ורידי, כל יומיים, בכמות של 10 חליטות 75 מ"ג ליום; Clopidogrel מדי יום );
- תרופות נוגדות דלקת לא סטרואידיות, מעכבי COX לא סלקטיביים (דיקלופנק 50-150 מ"ג ליום, איבופרופן 800-1200 מ"ג ליום);
- מעכבי COX-2 סלקטיביים (Meloxicam או Movalis 7.5-15 מ"ג ליום מדי יום עם ארוחות, Nimesulide או Nimesil 100 מ"ג פעמיים ביום, Celecoxib או Celebrex 200 מ"ג ליום);
- סוכני אמינוכולין (Hydroxychloroquine 0.2 גרם ליום);
- אנגיופרוטקטורים (פמידין 0.25-0.75 מ"ג שלוש פעמים ביום, Xanthinol nicotinate 0.15 גרם שלוש פעמים ביום, למשך חודש);
- תכשירי אנזימים (Wobenzym 5 טבליות שלוש פעמים ביום במשך 21 ימים, ולאחר מכן - 3 טבליות שלוש פעמים ביום במשך זמן רב);
- תרופות אנטי-ויראליות ואנטי-בקטריאליות;
- תרופות סימפטומטיות (תרופות לנרמל לחץ דם, לנרמול פעילות הלב וכו');
- מרחיבים כלי דם וחוסמי תעלות סידן (למשל קורינפאר).
טיפול עם Cyclophosphamide מתבצע רק אם יש אינדיקציות חזקות ואם סוכני גלוקוקורטיקוסטרואידים אינם יעילים. תופעות לוואי אפשריות של נטילת התרופה: השפעות מיאלוטוקסיות והפטוטוקסיות, אנמיה, דלקת שלפוחית השתן סטרילית, בחילות והקאות קשות, זיהום משני.
טיפול בתרופות מדכאות חיסוניות צריך להיות מלווה בניטור חודשי של פרמטרי דם (ספירת דם כללית, רמת טסיות דם, פעילות טרנסאמינאזות בכבד בסרום, פוספטאז אלקליין ובילירובין).
גלוקוקורטיקוסטרואידים מערכתיים נלקחים (ניתנים) בעיקר בבוקר, עם ירידה הדרגתית חובה במינון ועלייה במרווח המתן (הקדמה).
טיפול פיזיותרפיה
פיזיותרפיה עבור דלקת קרום העורקים הנודולרית היא התווית נגד.
טיפול בצמחי מרפא
למרות העובדה ש- periarteritis nodosa היא פתולוגיה נדירה למדי, עדיין קיימים טיפולים חלופיים להפרעה זו. עם זאת, יש להסכים מראש עם הרופא המטפל על אפשרות טיפול בצמחי מרפא, שכן יש צורך לקחת בחשבון את חומרת המחלה ואת הסבירות לתופעות לוואי לא רצויות.
בשלבים המוקדמים של periarteritis nodosa, השימוש בתכשירים צמחיים עשוי להיות מוצדק.
- מעבירים במטחנת בשר שלושה לימונים בינוניים, 5 כפות. ל. ציפורן, מעורבב עם 500 מ"ל של דבש ויוצקים 0.5 ליטר וודקה. הכל מעורבב היטב, יוצק לצנצנת, סגור במכסה ונשלח למקרר למשך 14 יום. לאחר מכן, התמיסה מסוננת ומתחילים לקחת 1 כף. ל. שלוש פעמים ביום, חצי שעה לפני הארוחות.
- מכינים תערובת מקבילה לירקות מקני שורש של טנזי, אימורטל ואלקמפן. קח 1 כף. ל. תערובת, יוצקים כוס מים רותחים, מתעקשים במשך חצי שעה. קח 50 מ"ל עירוי שלוש פעמים ביום לפני הארוחות.
- מכינים תערובת שווה ערך מפרחי סיגליות מיובשים, עלי חוט ולינגונברי מיובשים. יוצקים 2 כפות. ל. תערובת של 0.5 ליטר מים רותחים, להתעקש עד להתקרר. קח 50 מ"ל 4 פעמים ביום, בין הארוחות.
- מערבבים 1 כף. ל. Immortele, לענה ו elecampane, יוצקים 1 ליטר. מים רותחים, להתעקש במשך שעתיים. לאחר מכן, העירוי מסונן ונלקח שלוש פעמים ביום, 100 מ"ל.
דרך פשוטה ויעילה לחיזוק דפנות כלי הדם עם periarteritis nodosa היא שימוש קבוע בתה ירוק. אתה צריך לשתות 3 כוסות מהמשקה כל יום. בנוסף, אתה יכול לקחת תמיסות אלכוהול של פיתוי או ג'ינסנג, שיעזרו לך להיפטר מביטויים לא רצויים של המחלה בהקדם האפשרי. תמיסות כאלה ניתן לקנות בכל בית מרקחת.
כִּירוּרגִיָה
טיפול כירורגי אינו הטיפול העיקרי עבור periarteritis nodosa. ניתן להצביע על הניתוח רק במצב היצרות קריטי, הנגרם קלינית מאיסכמיה אזורית, או במקרה של חסימה של גזעי העורקים הראשיים (Takayasu's arteritis). אינדיקציות נוספות לטיפול כירורגי הן:
- מחיקת thrombangiitis;
- גנגרנה היקפית ושינויים בלתי הפיכים אחרים ברקמות;
- היצרות תת-לועית בגרנולומטוזיס של Wegener (התרחבות מכנית של קנה הנשימה בשילוב עם שימוש מקומי בגלוקוקורטיקוסטרואידים).
ניתוח חירום נקבע לסיבוכי בטן: נקבי מעיים, דלקת הצפק, אוטם מעי וכו'.
מְנִיעָה
אין מושג ברור של מניעת periarteritis nodosa, שכן הגורמים האמיתיים למחלה אינם ידועים לחלוטין. כדאי בהחלט להימנע מחשיפה לגורמים שיכולים לעורר התפתחות של פתולוגיה: להימנע מהיפותרמיה, עומס יתר פיזי ופסיכו-רגשי, לנהל אורח חיים בריא, לאכול נכון, להגן על עצמך מפני זיהומים חיידקיים וויראליים.
כאשר מופיעים הסימנים החשודים הראשונים של המחלה, אתה צריך לבקר רופא בהקדם האפשרי: במקרה זה, הסיכויים לאבחן ולטפל periarteritis nodosa בשלב הראשוני של התפתחותה גדלים.
מניעת החמרות המחלה בחולים עם הפוגה של periarteritis nodosa מופחתת לתצפית רגילה, טיפול תחזוקה וחיזוק שיטתי, סילוק אלרגנים, מניעת תרופות עצמיות וטיפול תרופתי בלתי מבוקרת. מטופלים עם דלקת כלי דם או periarteritis nodosa אינם צריכים לקבל שום סרה או להתחסן.
תַחֲזִית
בהיעדר טיפול בדלקת קרום העורקים הנודולרית, מוות מתרחש תוך חמש שנים ב-95 חולים מתוך מאה. יחד עם זאת, הרוב המוחלט של מקרי המוות של חולים מתרחשים ב-90 הימים הראשונים של המחלה. זה יכול לקרות אם הפתולוגיה מאובחנת באופן שגוי או בטרם עת.
הסיבות העיקריות לתמותה ב- periarteritis nodosa הם דלקת כלי דם נרחבת, תוספת של פתולוגיות זיהומיות, התקף לב ושבץ מוחי.[12]
שימוש בזמן בתרופות גלוקוקורטיקואידים מגדיל את שיעור ההישרדות של חמש שנים ביותר ממחצית. ניתן להשיג אפקט אופטימלי עוד יותר על ידי שילוב של גלוקוקורטיקוסטרואידים עם ציטוסטטים. אם ניתן להשיג היעלמות מוחלטת של תסמיני המחלה, אזי ההסתברות להחמרתה מוערכת בכ-56-58%. פגיעה במבני עמוד השדרה ובמוח נחשבת לגורם לא חיובי לפרוגנוזה.[13]
Periarteritis nodosa שנקבע גנטית בילדות נרפא לחלוטין בערך בכל מקרה שני. ב-30% מהילדים, למחלה יש היעלמות מתמשכת של התסמינים על רקע תמיכה רפואית מתמדת. תמותה בגיל צעיר היא 4%: המוות נובע מפגיעה במבני מוח, עצבי גולגולת.[14]
אפילו עם תוצאה חיובית, periarteritis nodosa דורש ניטור ראומטולוגי קבוע. [15]על מנת למנוע הישנות, החולה צריך להיזהר ממחלות זיהומיות, שינויים פתאומיים בטמפרטורה, כל אפשרויות טיפול עצמי. במקרים מסוימים, הישנות עלולות להיגרם על ידי הריון או הפלה.

